無料相談実施中
お気軽にお問合せください
お気軽にお問合せください
03-3551-1590
2.上肢と手指
- 2-1 上肢
- 2-1-1 肩関節の構造
- 2-1-2 鎖骨骨折の概要
- 2-1-3 肩鎖関節脱臼(けんさかんせつだっきゅう)
- 2-1-4 胸鎖関節脱臼(きょうさかんせつだっきゅう)
- 2-1-5 肩腱板断裂(かたけんばんだんれつ)
- 2-1-6 肩関節脱臼(かたかんせつだっきゅう)
- 2-1-7 反復性肩関節脱臼(はんぷくせいかたかんせつだっきゅう)
- 2-1-8 肩関節周囲炎(かたかんせつしゅういえん)
- 2-2 手
- 2-2-1 手の構造
- 2-2-2 手根骨の骨折(有鉤骨骨折:ゆうこうこつこっせつ)
- 2-2-3 手根骨の骨折(有頭骨骨折:ゆうとうこつこっせつ)
- 2-2-4 手根骨の骨折(舟状骨骨折:しゅうじょうこつこっせつ)
- 2-2-5 手根骨の骨折(月状骨脱臼:げつじょうこつだっきゅう)
- 2-2-6 手根骨の骨折(舟状・月状骨間解離:しゅうじょうげつじょうこつかんかいり)
- 2-2-7 手根骨の骨折(三角・月状骨間解離:さんかくげつじょうこつかんかいり)
- 2-2-8 手根不安定症(しゅこんふあんていしょう)
- 2-2-9 手根骨に関する障害のまとめ
- 2-2-10 TFCC損傷
- 2-3 手指
- 2-3-1 手指の各関節の即副靭帯損傷
- 2-3-2 手指伸筋腱損傷
- 2-3-3 手指伸筋腱脱臼
- 2-3-4 手指屈筋腱損傷
- 2-3-5 中手骨頸部骨折
- 2-3-6 中手骨基底部骨折
- 2-3-7 中手骨骨幹部骨折
- 2-3-8 PIP関節脱臼骨折
- 2-3-9 マレットフィンガー(槌指)
- 2-3-10 母指CM関節脱臼
- 2-3-11 クロスフィンガー
- 2-3-12 手指の後遺障害等級認定の基準
- 2-3-13 手指の後遺障害のポイント
- 2-3-14 手指の欠損について
2-1 上肢
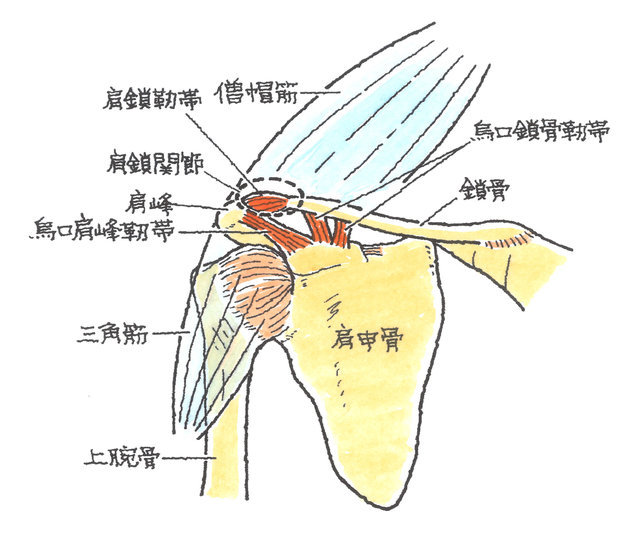
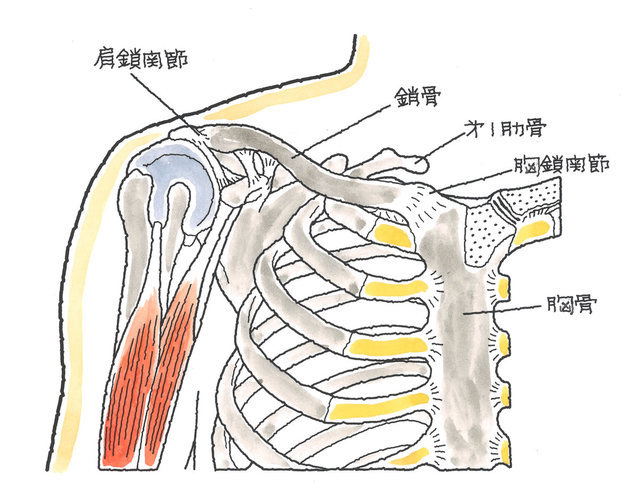
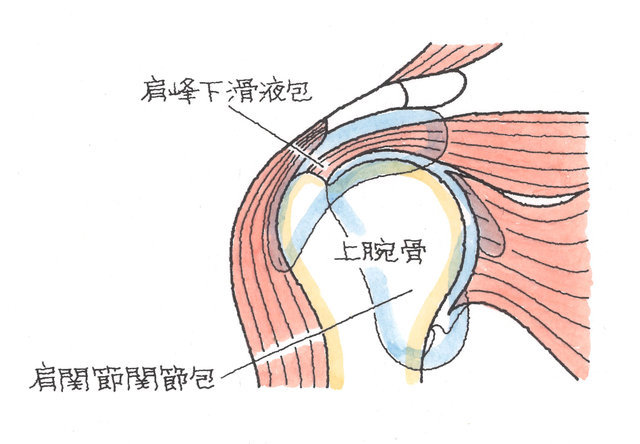
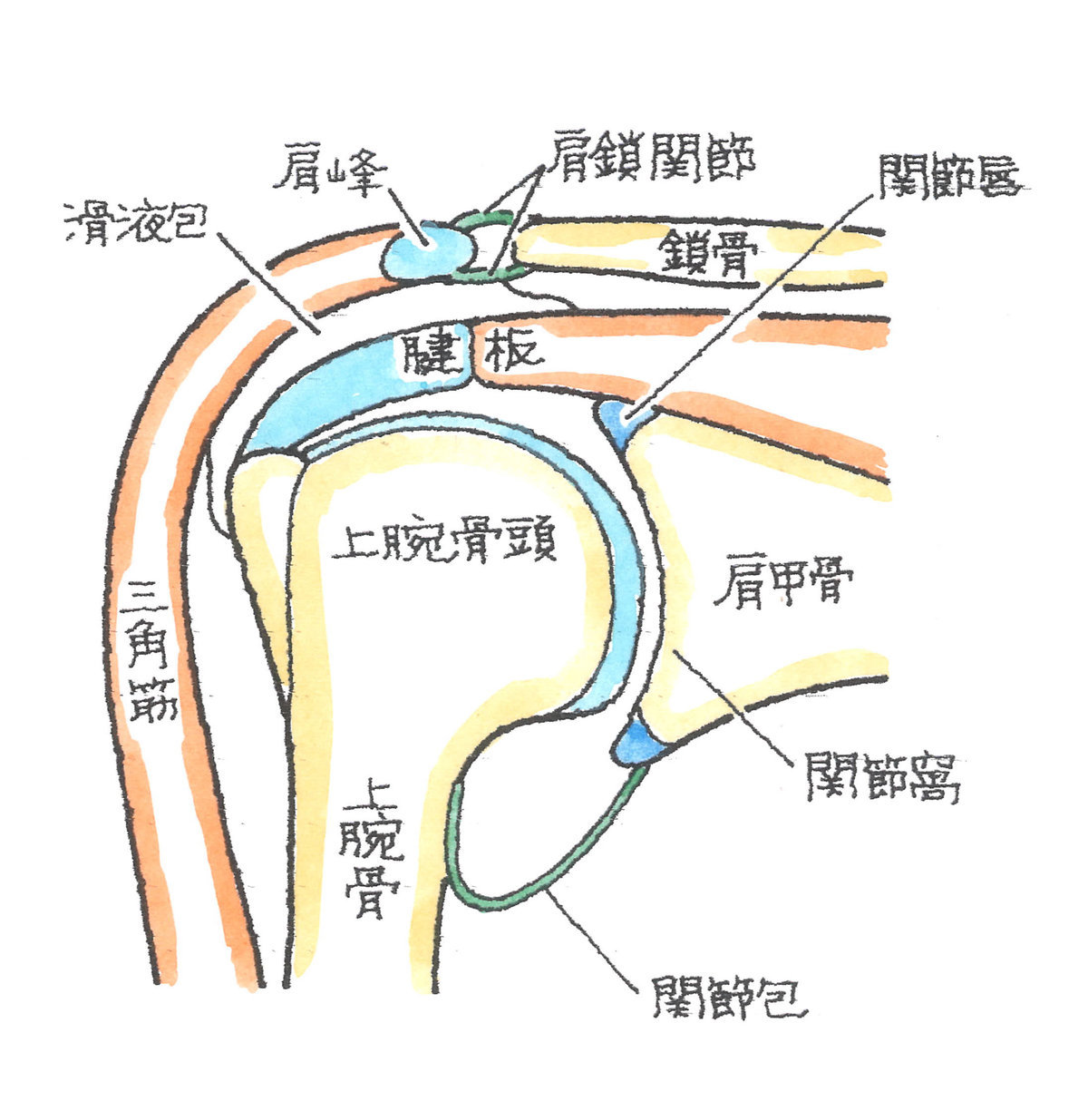
2-1-1 肩関節の構造
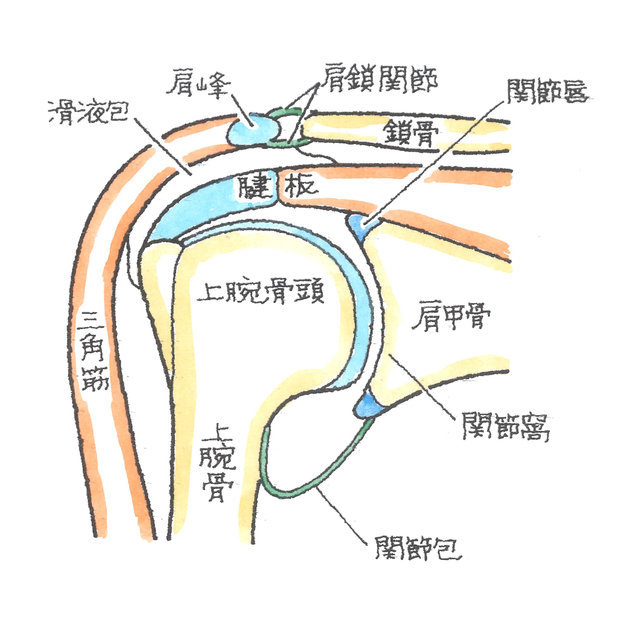
鎖骨骨折、肩の腱板断裂等、傷病名ごとのご説明をさせていただく前に、その前提条件として、まず、肩関節の構造について解説します。
肩関節は上腕骨と肩甲骨、さらには鎖骨からなります。また、それらに付着する各種軟部組織により構成されています。軟部組織には筋肉、腱、靭帯、滑膜、関節包、滑液包などがあります。
骨だけで肩関節を見ると、丸い上腕骨頭が肩甲骨の窪みにひっついているだけで、肩甲骨は鎖骨につり下げられるように連結し、他方で、肋骨に乗りかかっているだけの頼りなげな構造となっています。
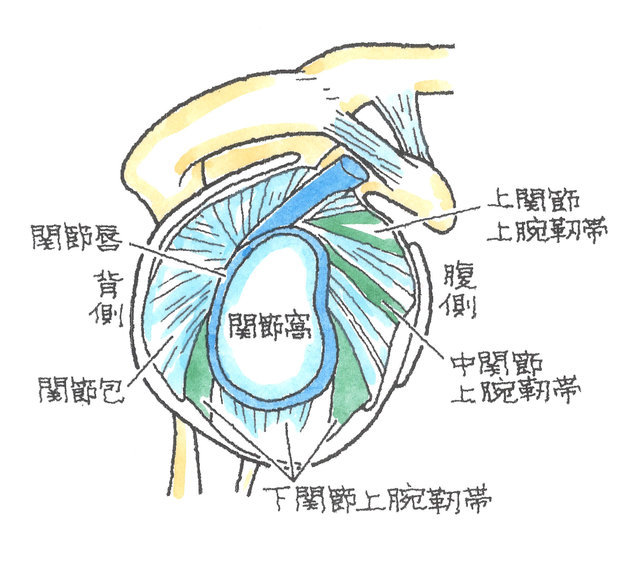
このように、肩関節は、上肢に自由度の高い運動範囲を与えていますが、その自由度を確保するために不安定な状態にあるといえ、外傷の衝撃により、骨折や脱臼を起こしやすい関節構造となっているのです。
これらの不安定性を補う必要から、肩関節は、関節唇、関節包や腱板によって補強されています。
上方には、烏口肩峰靱帯(うこうけんぽうじんたい)があり、上方の受け皿となり、滑液包が潤滑の役割を担っています。
関節包はその弾性により肩関節に余裕を持たせる一方で、局部的に肥厚し安定性を高めています。
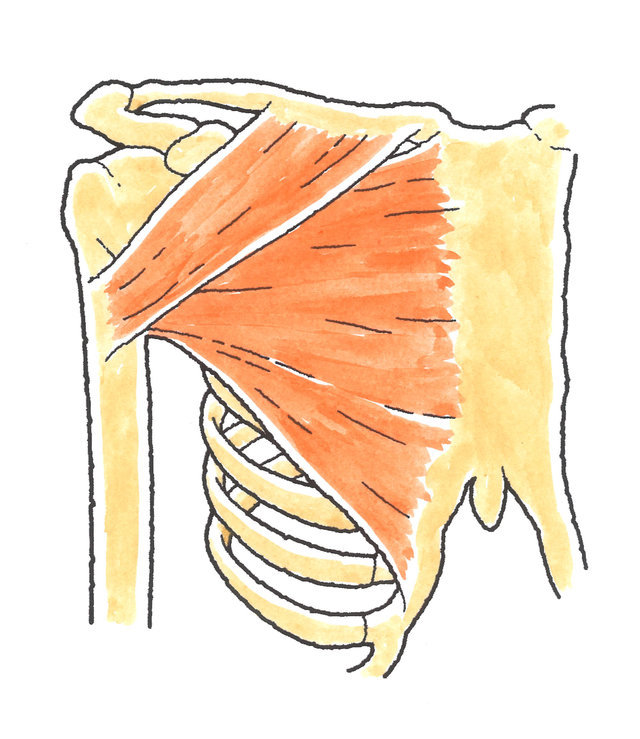
さらに、肩関節は、三角筋と大胸筋の大きな筋肉で覆われています。
三角筋は、肩関節を屈曲・伸展、外転、水平内転・水平外転させる作用があり、大胸筋は、肩関節の水平内転、初期段階の屈曲、内転、内旋動作などに関与しています。
肩関節に関しては、鎖骨骨折について、遠位端骨折、肩鎖関節脱臼、胸鎖関節脱臼の3つの外傷と後遺症に関連し、また、肩腱板断裂、肩関節の脱臼、反復性肩関節脱臼、肩関節周囲炎、上腕骨近位端骨折、上腕骨骨幹部骨折および肩関節周辺で発生している全ての傷病に関連しますので、これらの箇所でもご説明させていただきます。
2ー1ー2 鎖骨骨折の概要
自転車やバイクと自動車の交通事故で、自転車等に乗っていた被害者が転倒して、手・肘・肩などを打撲したとき、その衝撃が鎖骨に伝わり、鎖骨骨折を発症することが多いです。
車同士の場合には、追突、出合い頭衝突、正面衝突では、シートベルトの圧迫で鎖骨が骨折することもあります。
鎖骨の横断面は、体の中央部から外側に向かって三角形の骨が、薄く扁平しています。
三角形から扁平に骨が移行する部位が鎖骨のウィークポイントであり、鎖骨骨折の80%が、かかる部位で発生しています。この部位は、より肩関節に近いところから、遠位端骨折と呼ばれています。
その次の好発部位(よく発生する傷病)は、肩鎖関節部です。肩鎖靱帯が断裂することにより、肩鎖関節は脱臼し、鎖骨は上方に飛び上がります。
鎖骨骨折の治療は、ほとんどが手術によらず、固定による保存療法が選択されています。胸を張り、肩をできる限り後上方に引くようにして、クラビクルバンドを装着、固定します。一般的には、成人で4~6週間の固定で、骨折部の骨癒合が得られます。
鎖骨骨折における後遺障害のポイント
1)鎖骨は体幹骨に該当しますので、体幹骨の変形として12級5号の認定が予想されます。
裸体で変形が確認できれば、認定基準を満たします。
なお、体幹骨の変形による12級5号では、骨折部の疼痛も周辺症状として含まれてしまいます。
つまり、疼痛の神経症状で別途12級13号が認定されて、併合11級となることはありません。このように、鎖骨骨折による体幹骨の変形の場合には、骨折部の疼痛も含めて、12級5号となるのです。
鎖骨の変形では、骨折部に運動痛があるか、ないか、ここが重要なポイントになります。
なんの痛みもなければ、変形で12級5号が認定されても、一般的に逸失利益は認められません。少し形が変であっても、仕事には影響を与えないという考え方です。
したがって、仕事に影響を与えることをきちんと説明できれば、逸失利益が認められることになります。例えば、モデル等の外見が重視される職業の場合がこれに該当します。
しかし、運動痛があれば、仕事に影響を与える蓋然性が高くなるため、一定期間(10年程度)の逸失利益(逸失利益率は10~14%程度)が認められる可能性があります。
変形に伴う痛みは、鎖骨骨折部のCT、3D撮影で骨癒合状況を明らかにして立証していきます。
基本的には骨癒合が完璧であれば、運動痛が生じることはなく、被害者の方がいくら「痛い」とおっしゃられても、なかなか運動痛は認められません。
2)鎖骨の遠位端骨折部の変形により、肩関節の可動域に影響を与えることが予想されます。
こうなると、鎖骨の変形以外に、肩関節の機能障害が後遺障害の対象となります。
この場合には、骨折部位の変形をCT、3Dで立証しなければなりません。
受傷した側の可動域が正常側の4分の3以下であれば、12級6号が認定され、先の変形による12級5号と併合され、併合11級が認定されるのです。
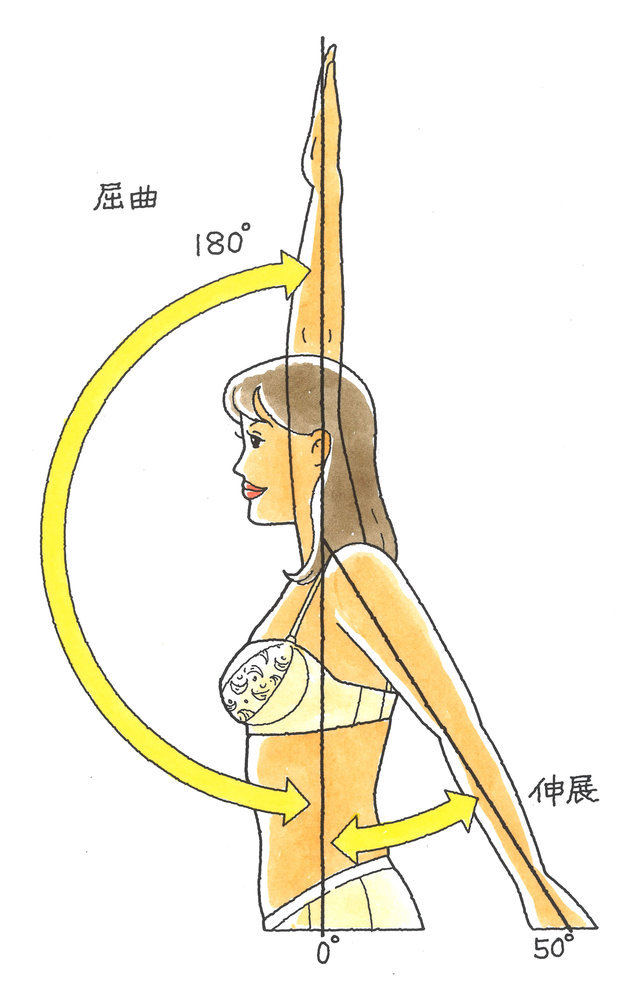
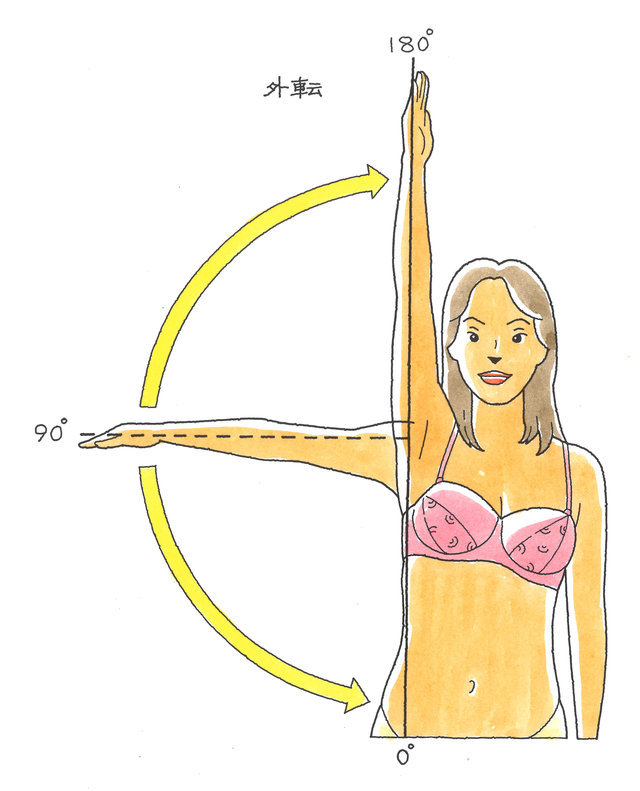
部位 | 主要運動 | 参考運動 | |||||
肩関節 | 屈曲 | 外転 | 内転 | 合計 | 伸展 | 外旋 | 内旋 |
正常値 | 180° | 180° | 0° | 360° | 50° | 60° | 80° |
8級6号 | 20° | 20° | 0° | 40° |
|
|
|
10級10号 | 90° | 90° | 0° | 180° | 25° | 30° | 40° |
12級6号 | 135° | 135° | 0° | 270° | 40° | 45° | 60° |
2-1-3 肩鎖関節脱臼(けんさかんせつだっきゅう)
肩鎖関節とは鎖骨と肩甲骨の間にある関節のことです。
肩鎖関節脱臼は、肩鎖靭帯・烏口鎖骨靭帯の損傷の程度や鎖骨のずれの程度等に応じて、上記の6つのグレードに分類されています。数字が大きくなるほど、傷害の程度が大きくなります。
大多数はグレードⅢ未満で、グレードⅥは、滅多に発生しないと言われています。
Ⅰ・Ⅱ・Ⅲでは、主として保存療法が、Ⅳ・Ⅴ・Ⅵでは観血術による固定が選択されています。
肩鎖関節脱臼のグレード | |
Ⅰ 捻挫 | 肩鎖靱帯の部分損傷、烏口鎖骨靱帯、三角筋・僧帽筋は正常、 XPでは、異常は認められません。 |
Ⅱ 亜脱臼 | 肩鎖靱帯が断裂、烏口鎖骨靱帯は部分損傷、三角筋・僧帽筋は正常です。 XPでは、関節の隙間が拡大し鎖骨遠位端が少し上にずれています。 |
Ⅲ 脱臼 | 肩鎖靱帯、烏口鎖骨靱帯ともに断裂、三角筋・僧帽筋は鎖骨の端から外れていることが多く、XPでは、鎖骨遠位端が完全に上にずれています。 |
Ⅳ 後方脱臼 | 肩鎖靱帯、烏口鎖骨靱帯ともに断裂、三角筋・僧帽筋は鎖骨の端から外れている。 鎖骨遠位端が後ろにずれている脱臼です。 |
Ⅴ 高度脱臼 | Ⅲ型の程度の強いもの、肩鎖靱帯、烏口鎖骨靱帯ともに断裂、三角筋・僧帽筋は鎖骨の外側1/3より完全に外れています。 |
Ⅵ 下方脱臼 | 鎖骨遠位端が下にずれる、極めて稀な脱臼です。 |
鎖骨の突出
肩鎖関節脱臼による後遺障害のポイント
1)グレードⅠの捻挫では、後遺障害を残しません。
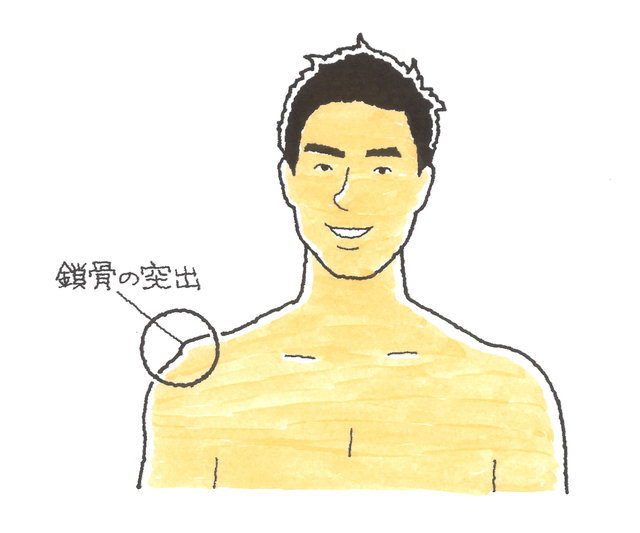
2)グレードⅡ・Ⅲでは、外見上、鎖骨が突出し、ピアノキーサイン(突出した部分を指で押すと浮き沈みするので「ピアノキーサイン」といいます。)が陽性となります。
裸体で変形が確認できれば、体幹骨の変形として12級5号が認められます。あくまでも外見上の変形であり、XP撮影により初めて分かる程度のものは非該当となります。
ピアノキーサインが陽性のときは、男性は上半身裸、女性ならビキニ姿で、外見上の変形を写真撮影し、後遺障害診断書に添付しなければなりません。また、体幹骨の変形による12級5号では、傷害部分の疼痛も周辺症状として含まれてしまいます。つまり、疼痛の神経症状でさらに12級13号が認定され、併合11級となることはありません。
さらに、鎖骨の変形と同じですが、脱臼部分に運動痛があるか、ないかも重要なポイントになります。なんの痛みもなければ、変形で12級5号が認定されても、原則として仕事には影響を与えないということで逸失利益が認められることはありません。ただし、モデル等のように外見が仕事に影響お与える職業の場合には、例外的に、認められることになります。
しかし、運動痛が認められていれば、10年程度の逸失利益が認められる可能性があります。変形に伴う痛みは、自覚症状以外に、肩鎖関節部のCT、3D撮影で立証することになります。変形が認められなくても、一定の要件を満たしていれば、肩鎖関節部の痛みで14級9号が認定されることもあります。
3)肩鎖関節部の靱帯損傷や変形により、肩関節の可動域に影響を与えることが予想されます。こうなると、肩鎖関節部の変形以外に、肩関節の機能障害が後遺障害の対象となります。この場合には、肩鎖関節部の変形をCT、3Dという方法で、靱帯断裂はMRIで立証しなければなりません。
患側の関節可動域が正常側の関節可動域の2分の1以下とは、手が肩の位置辺りまでしか上がらないイメージです。この場合には10級10号が認定されます。患側の関節可動域が正常側の関節可動域の4分の3以下とは、手が肩の位置よりは上がるけれど、上までは上がらないイメージです。この場合には12級6号が認定されます。
4)症状と後遺障害等級のまとめ
等級 | 症状固定時の症状 |
10級10号 | 患側の可動域が正常側の2分の1以下となったもの、 |
12級6号 | 患側の可動域が正常側の4分の3以下となったもの、 |
|
|
12級5号 | 鎖骨(肩鎖関節部)に変形を残すもの、 |
|
|
14級9号 | 脱臼部に痛みを残すもの |
|
|
併合9級 | 肩関節の可動域で10級10号+鎖骨の変形で12級5号 |
併合11級 | 肩関節の可動域で12級6号+鎖骨の変形で12級5豪 |
肩関節の機能障害と肩鎖関節部の変形障害は併合の対象ですが、肩鎖関節部の変形と痛みは、周辺症状として扱われ、併合の対象にされていません。
等級が併合されなくとも、痛みがあれば、上記のとおり、逸失利益の算定に影響がありますので、痛みがあること自体は、きちんと医師に報告の上、そのことをきちんと後遺障害診断書に記載をしておいてもらう必要があります。
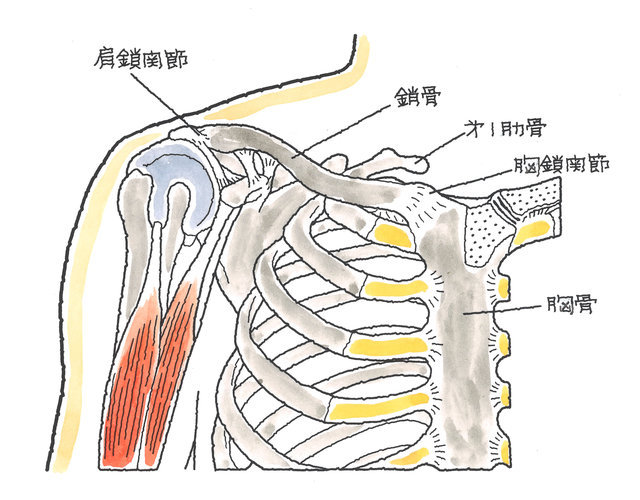
2-1-4 胸鎖関節脱臼(きょうさかんせつだっきゅう)
胸鎖関節は、鎖骨近位端が胸骨と接する部分で、「肩鎖関節脱臼」において説明した肩鎖関節の反対に位置しています。
胸鎖関節脱臼の発生原因としては、衝突や墜落などで、肩や腕が後ろ方向に引っ張られた際に、鎖骨近位端が第1肋骨を支点として前方に脱臼するケースが最も多いと言われています。
肩鎖関節脱臼に比べて非常に発生頻度の低い脱臼です。
胸鎖関節脱臼における後遺障害のポイント
1)肩関節の可動域
胸鎖関節脱臼の場合、鎖骨近位端に変形を残すものとして後遺障害等級12級5号が認定されることがありますが、これに加えて、実際の症例で見ると、胸鎖関節脱臼では、肩関節の可動域が制限されることがあります。
たとえば、ある方は、受傷2か月目の外転運動は85°、その後4か月間のリハビリ治療で、外転運動が120°という状態でした。このような状態で症状固定となれば、後遺障害等級12級6号(患側の可動域が正常側(一般的には180°)の4分の3以下となったもの)が認定されることになります。前者の変形もあれば、これとの併合で後遺障害等級11級が認定されます。
2)肩関節から離れた箇所の脱臼で、肩関節に機能障害を残す理由
では、なぜ、肩関節から離れた鎖骨近位端部分の脱臼で、肩関節に機能障害(可動域制限)が起こるのでしょうか。まず、肩関節というのは、上腕骨頭が肩甲関節に寄り添う構造です。肩甲骨は、鎖骨にぶら下がっている形状で、胸郭=肋骨の一部に乗りかかっているような状態になっています。
つまり、肩鎖関節と胸鎖関節、肩甲骨の胸郭付着部は3本の脚立の脚のような構造になっているのです。そして、胸鎖関節が脱臼することにより、この脚立の脚が1本ぐらついたような状態になるのです。それを理由として、胸鎖関節から遠い位置にある肩関節に機能障害が発生したと考えられます。

胸鎖関節脱臼で鎖骨が突出するのは、○印の部分です。
3)鎖骨近位端の変形
胸鎖関節脱臼により鎖骨近位端に変形が残ると、右図の○印のあたりが突出します。しかし、太めの方の場合、この突出が表面の肉により目立たなくなってしまい、結果として、後遺障害が認められないことがあります。
現実には変形があるにもかかわらず、それが目視しにくいがために後遺障害等級が認められないということは残念なことです。
したがって、標準体重を上回っている方の場合には、健康のためにも、できる限り標準体型を維持されることをお勧めします。
2-1-5 肩腱板断裂(かたけんばんだんれつ)
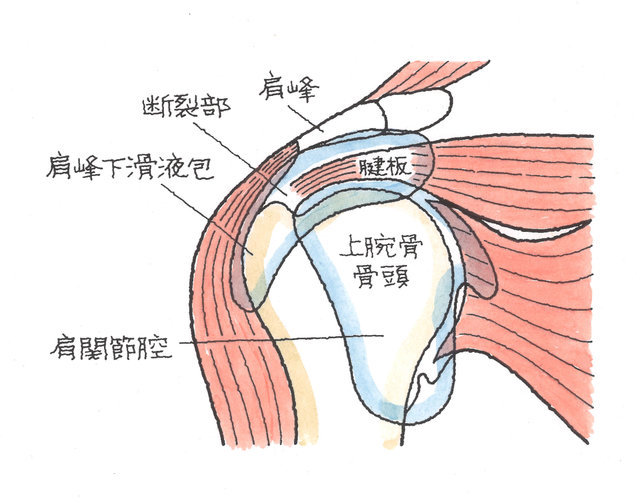
肩関節は骨同士が軟骨で接する関節面が小さく、腱板と呼ばれるベルトのような組織が上腕骨頭の大部分を覆うようにカバーしています。そのため、肩は自由度が高く、自由に動かせることができるのです。
腕を持ち上げるバンザイでは、腱板は肩峰、肩甲骨の最外側や靱帯からなるアーチの下に潜り込む仕組みとなっています。
アーチと腱板の間には、肩峰下滑液包=SABがあり、クッションの役目を果たしています。
肩腱板は、肩関節のすぐ外側を囲む、棘上筋、棘下筋、小円筋、肩甲下筋の4つの筋肉で構成されています。このうち、交通事故による傷害ということでは、圧倒的に棘上筋腱の損傷もしくは断裂となっています。これは、事故にあい、転倒した際に、手をついた衝撃で肩を捻ることが多いからです。
棘上筋腱は上腕骨頭部に付着しているのですが、付着部の周辺がウィークポイントとなっており、損傷および断裂が非常によく発生する部位となっています。
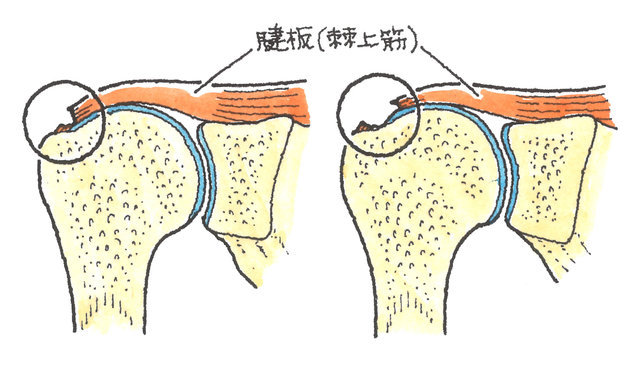
左が部分断裂、右が完全断裂の図です
腱板の断裂では、激烈な痛みと腫れを生じます。特に、肩を他人に動かされたときに、特有な痛みが生じます。
部分断裂の場合には、腕を伸ばし、気をつけの姿勢で、ゆっくり横に腕を上げていくと肩より30°程度上げたところで痛みが消失します。完全断裂のときは、自分で腕を上げることはできず、他人の力を借りても、疼痛のため肩の高さ以上は上がりません。
医師は、肩が挙上できるかどうか、肩関節に拘縮があるかどうか、肩を挙上したときに肩峰下に軋轢音があるかどうかをチェックし、棘下筋萎縮や軋轢音があれば腱板断裂と診断しています。断裂が存在する場合には、XPでは、肩峰と上腕骨頭の裂陵が狭くなり、MRIでは骨頭の上方に位置する腱板部に白く映る高信号域が認められます。
また、断裂がある場合に、肩関節造影を行うと、肩関節から断裂による造影剤の漏れが認められます。エコーやMRIにおいても断裂部を確認することができます。なお、腱板は肩峰と上腕骨頭の間に存在し、常に圧迫を受けているので、年齢と共に変性する部分もでてきます。
腱板断裂における後遺障害のポイント
肩腱板の部分損傷は、若年者であれば、大多数はリハビリ治療で治癒します。事故直後は、痛みが強く、肩の可動域は大きく制限されますが、疼痛管理で炎症を押さえ、さらにリハビリで肩の動く範囲を取り戻していくことが大切となります。
また、どの姿勢でも痛みが強く、夜間痛で眠れない、腕の運動痛が堪えがたいとう、肩腱板の広範囲断裂の場合には、若年者に対しては、腱板修復術が適用されます。ところが、中年以上では、肩関節の拘縮が懸念されることから安静下で2週間程度の外固定が実施されるのが一般的です。
肩腱板断裂の場合には、MRIもしくはエコー検査で立証しなければなりません。医師が、XP検査(レントゲン)で肩峰と上腕骨頭の裂陵が狭小化していることを指摘しても、損保料率機構調査事務所では、腱板損傷や断裂を立証したと判断してくれません。したがって、必ず、MRIによる検査を受けるようにしてください。
また、症状固定時期は、受傷から6カ月を経過した時点です。ダラダラと治療を続けると、場合によっては、中途半端に回復することもあり、結果として等級が非該当となることがあります。まずは、事故日から6ヶ月を一つの目安として、症状固定としてふさわしいかどうかを判断した方がいい場合もあります。治療を続けるべきかどうかは、最終的には医師の判断ともなってきますが、医学的判断とは別に、法的な判断というのもありますので、ぜひ、我々にご相談ください。
後遺障害等級は、被害者が中年以上であれば、肩関節の機能障害で12級6号が大半です。10級10号は、滅多に発生しませんが、腱板の広範囲断裂、肩関節の脱臼、鎖骨の遠位端粉砕骨折等を合併しているときは、この限りではありません。
過去の例では、外転運動が60°以下に制限、他動値では正常値の180°ですが、自力でその位置を保持することはできず、医師が手を離すと腕は下降(この状況をdrop arm signと呼びます)、さらに、断裂部に疼痛が発生していたという事案で、上肢の3大関節中の1関節の用を廃したものとして8級6号の後遺障害等級が認められた場合もあります。
当事務所のご相談においては、MRI画像を分析、被害者の肩関節を動かして、認定等級を判断しています。MRI画像を持参して、ぜひ、ご相談ください。
2-1-6 肩関節脱臼(かたかんせつだっきゅう)
肩関節は、肩甲骨の浅いソケットに、上腕骨がぶら下がっているだけの頼りのないものです。関節部には骨の連結がなく、大きな可動域を有しているのですが、そのことが原因で脱臼しやすい構造となっています。
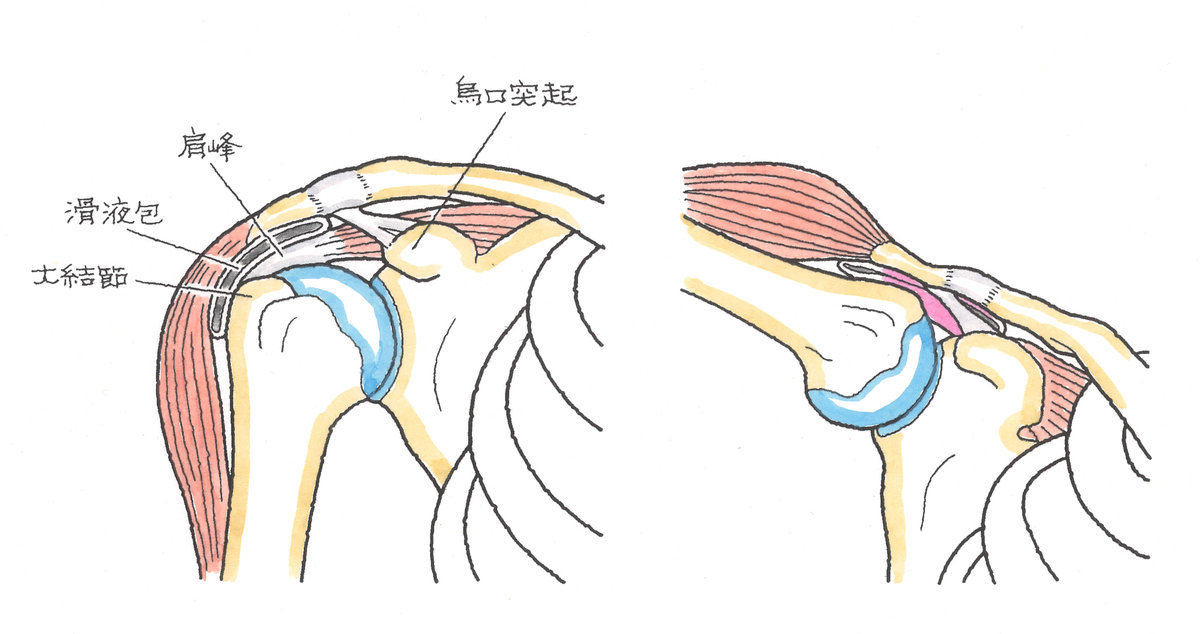
バイクや自転車を運転中の衝突等で、転倒した際に体を支えようとした腕が、横後ろや上方に無理に動かされたときに、上腕骨頭が不安定となり、関節面を滑って脱臼となります。
また、転倒した際に、肩の外側を強く打ったときや腕を横後ろに持っていかれたときなどにも生じます。肩関節脱臼の90%以上は、上腕骨頭が身体の前面に移動する前方脱臼です。
前方脱臼以外にも、転倒した際に、体の前方に腕を突っ張ったとき、肩の前方を強く打撲したときに生じる後方脱臼、上腕を横方向から上に無理に動かされたときに生じる下方脱臼があります。
治療では、観血術の選択は少なく、整復後(関節を元に戻した後)、外旋位固定が3週間続けられるのが一般的です。
肩関節脱臼における後遺障害のポイント
1)肩関節脱臼という傷病名だけでは一概に後遺障害等級が何級であるとは言えません。
肩関節脱臼の結果、肩の可動域制限が生じた場合であれば、12級6号ないし10級10号が、反復性脱臼)となった場合には、12級6号が認定されます(初回脱臼の後に、軟部組織の緩みや破綻が残ると、反復性脱臼に移行してしまいます。
2)合併症に注意
肩関節脱臼となると、若年者では、関節包が肩甲骨側から剥がれ、または破れ、中年以降では、腱板(「回旋筋腱板」ともいいます。棘上筋、棘下筋、小円筋、肩甲下筋の4つの筋群からなります。)が上腕骨頭に付いている部位で断裂することがあります。
脱臼に伴い、肩・腕・手に行く上腕神経叢が損傷することもあり、中年以降では高い確率でそのような損傷が生じています。また、上腕骨頭の外側や前方にある骨の突起(大結節や小結節)の骨折をしばしば伴います。
少ない症例ですが、後方脱臼は、専門医以外では、60%程度が見逃されると言われています。したがって、最初の治療先で肩の痛みの原因に対する十分な説明がされず、痛みが持続するときは、できるだけ早期に専門医を受診された方がいいかもしれません。
これらの合併症を伴うときは、12級6号の限りではなく、10級10号ということも考えられます。一度外れても簡単にもどる亜脱臼や、短期間、腕全体がしびれたようになるデッドアーム症候もあります。これらは本質的には脱臼と同じ損傷といえますが、基本的に後遺障害を残しません。
3)立証
骨と腱板や関節唇の軟部組織における器質的損傷を立証するには、CTとMRI撮影が欠かせません。CT(できれば3DCT)では、特に、肩甲骨関節窩下縁前方(バンカート損傷の生じる部位)、上腕骨骨頭後外上部(ヒル・サックス損傷の生じる部位)の撮影が重要となってきます。
2-1-7 反復性肩関節脱臼(はんぷくせいかたかんせつだっきゅう)
肩関節は、肩甲骨の浅いソケットに、上腕骨がぶら下がっている頼りのないもので、関節部には骨の連結がなく、大きな可動域を有しているます。そのため、脱臼しやすい構造となっています。
また、10・20代の若年者の外傷性肩関節脱臼では、反復性を予想しておかなければなりません。つまり、若年者では初回脱臼後、これを繰り返す、つまり反復性に移行する確率が高いことが注目されています。
肩関節は、肩甲骨面に吸盤の役割をしている2つの関節唇という軟骨に、靭帯と関節の袋である関節包が付着し、これが上腕骨頭を覆うことによって安定化しています。
脱臼時に関節唇が肩甲骨面から剝離し、これが治癒しないと、脱臼する道ができてしまっているため、再び脱臼するような力が加わると脱臼を繰り返すことになるのです。
極端な例では、背伸びの運動でも肩関節が外れてしまうことがあります。
反復性肩関節脱臼における後遺障害のポイント
反復性肩関節脱臼が認められるときには、損保料率算出機構の調査事務所では、通常は12級6号の認定がなされます。
したがって、反復性肩関節脱臼が認められるときには、まずは症状固定を先行し、後遺障害等級の認定を得たほうがいい場合が多いでしょう。
ただ、近年、反復性肩関節脱臼に関しては、その治療方法が発展しており、内視鏡を用いた手術(「鏡視下バンカート修復術」などが行われます。)で剥がれた関節唇を肩甲骨面の元の位置に戻すことが可能になっています。この手術は、3~4日程度の入院で行うことができます。
この手術がうまくいけば、反復性肩関節脱臼は治癒しますので、状況を見ながら、手術を検討していただいております。なお、症状固定後の手術費用は、原則として、自分負担となりますので、それも踏まえて、症状固定かどうかということを判断していくことになります。
2-1-8 肩関節周囲炎(かたかんせつしゅういえん)
治療先医療機関の発行する診断書に、肩関節周囲炎と記載されていれば、「あなたが訴える肩の痛みは、いわゆる五十肩ですよ」と言われているのと同じです。これでは、肩の痛みや可動域制限で後遺障害が認定されることは困難です。
肩関節周囲炎、いわゆる五十肩は、50代を中心とした中年以降に、肩関節周囲組織の年齢性変化を基盤として明らかな原因なしに発症するもので、肩関節の痛みと運動障害(こわばりなど)を認める症候群と定義されています。
肩関節は上腕骨、肩甲骨、鎖骨の3つの骨で支えられており、肩を大きく動かす必要から、肩甲骨関節窩に上腕骨頭が浅くはまった不安定な構造となっています。構造的に不安定なところを関節包や発達した腱板などで強度を高めているのですが、肩の酷使などによってこれらの部分に炎症や損傷が起きて、痛み、可動域の制限が起こると考えられています。
肩関節の炎症は、肩峰下の滑液包や関節周囲の筋肉に広がることがあり、このような肩関節周囲炎を狭義の五十肩と呼んでいるのです。
以上のように、いわゆる五十肩は、一般的に加齢とともに訪れるものですから、これをもって後遺障害が認定されることは困難なのです。
しかしながら、「交通事故以前には肩の痛みを感じることはなかった」ということであれば、スポーツ外来、肩関節外来を設置している整形外科を受診されることをお勧めします。
MRIやエコー検査等を実施し、専門医により肩の器質的損傷、つまり、腱板損傷、関節唇損傷や肩関節の後方脱臼等と診断されれば、これはもはや加齢による五十肩ではなく、交通事故に基づく障害と言えます。
適切な検査と診察が行われたにもかかわらず、やはり肩関節の痛みや運動障害の原因が不明のときは、後遺障害認定は難しいと言わざるを得ません。
2-2 手
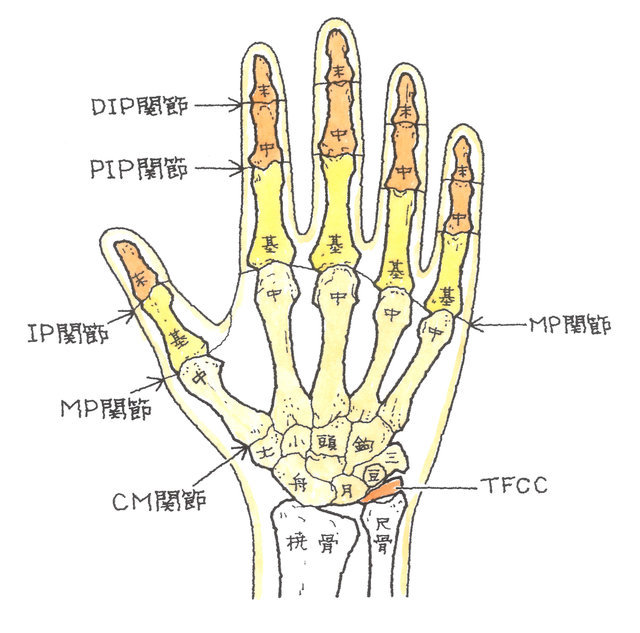
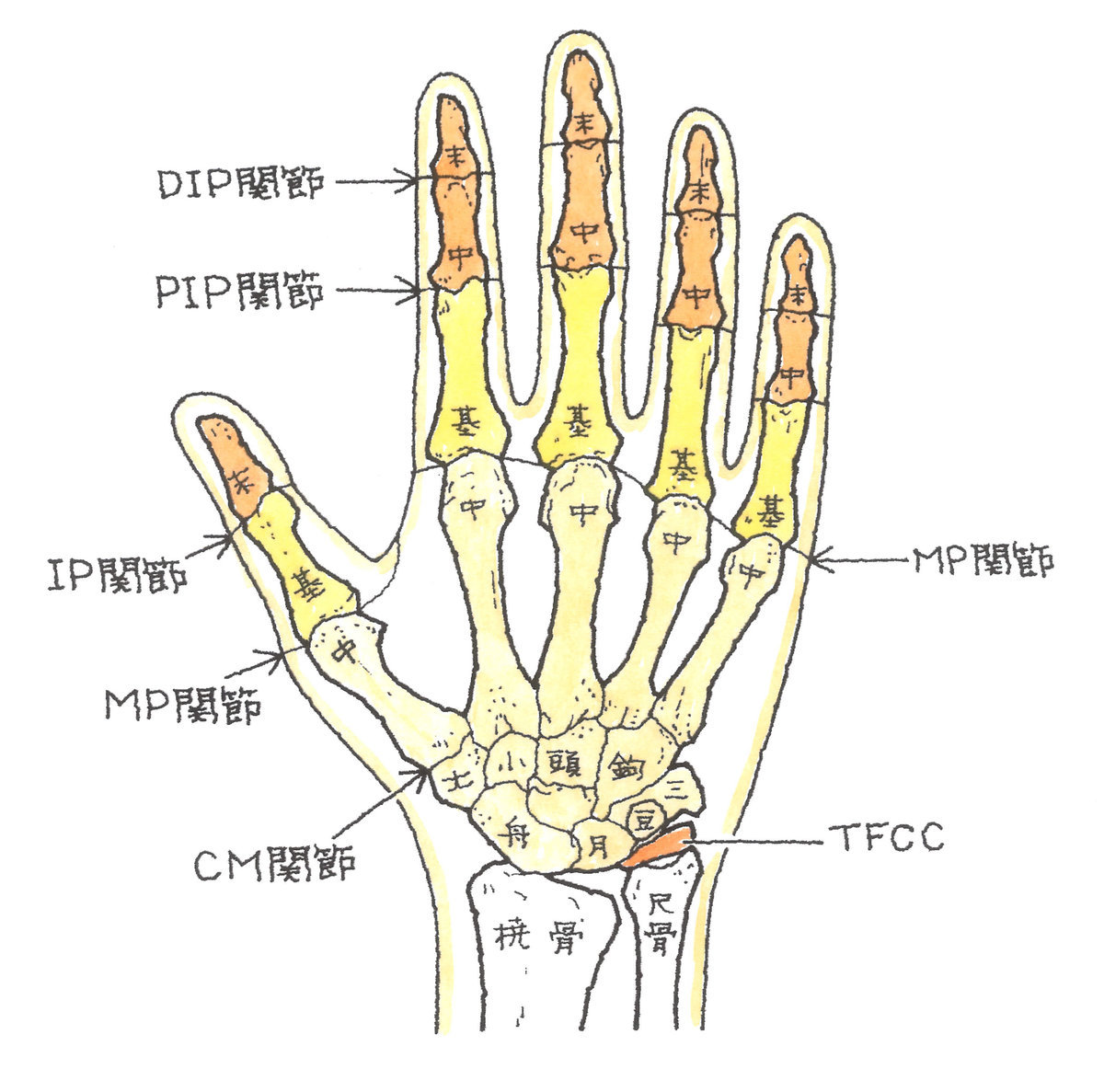
2-2-1 手の構造
手や指は、叩く、擦る、物をつかむ、握る役割を果たしていますが、複雑な人間のからだの中でも特に繊細な構造となっています。
手や指には繊細な知覚があり、様々な情報を脳との間でやり取りしています。
手指は、複雑な構造をした骨・関節、それを取り巻く筋肉や腱、神経、血管がぎっしり凝縮されているため、ほんの小さな怪我でも、日常生活や仕事上で大きな支障が出ることがありえます。
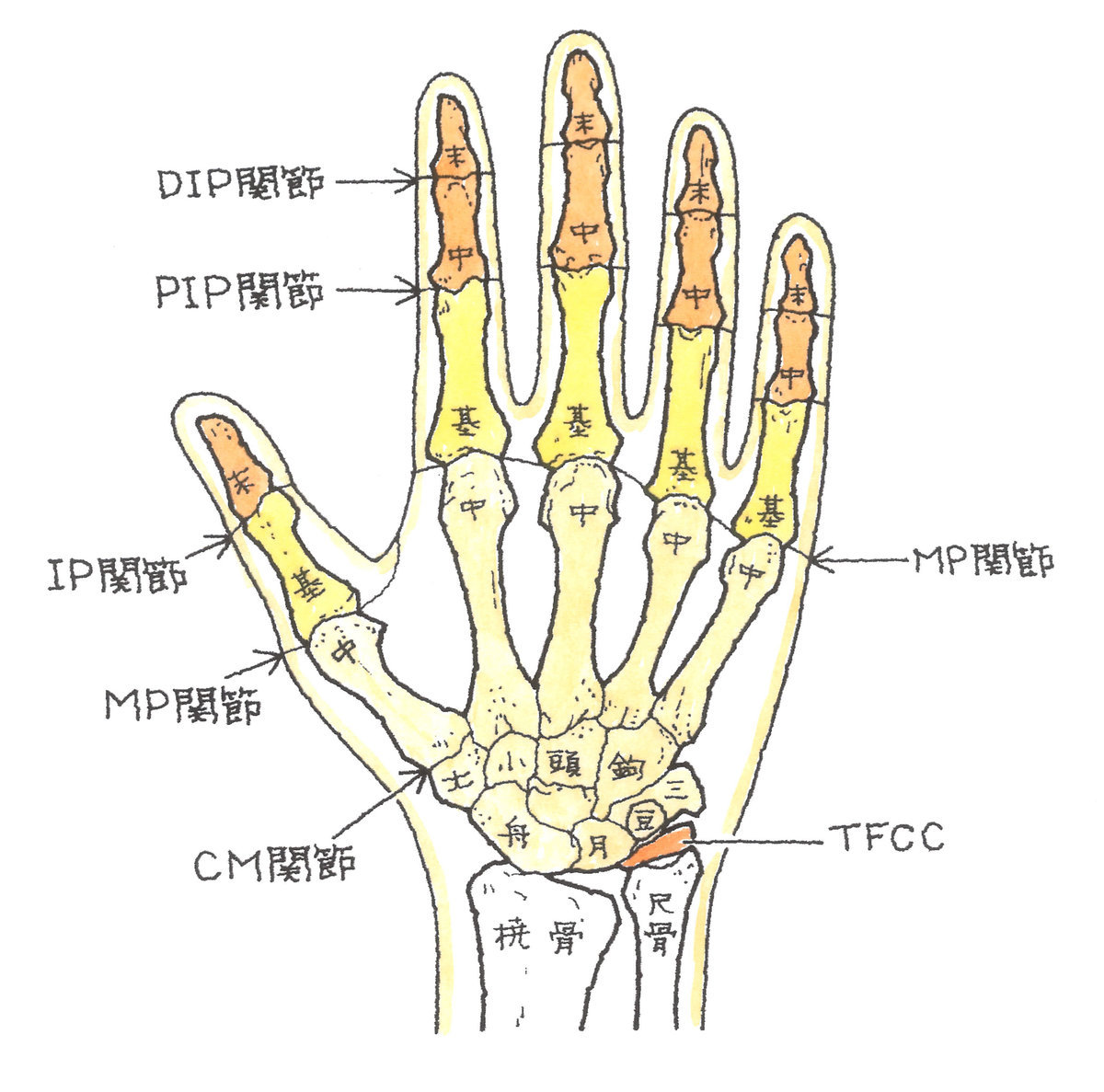
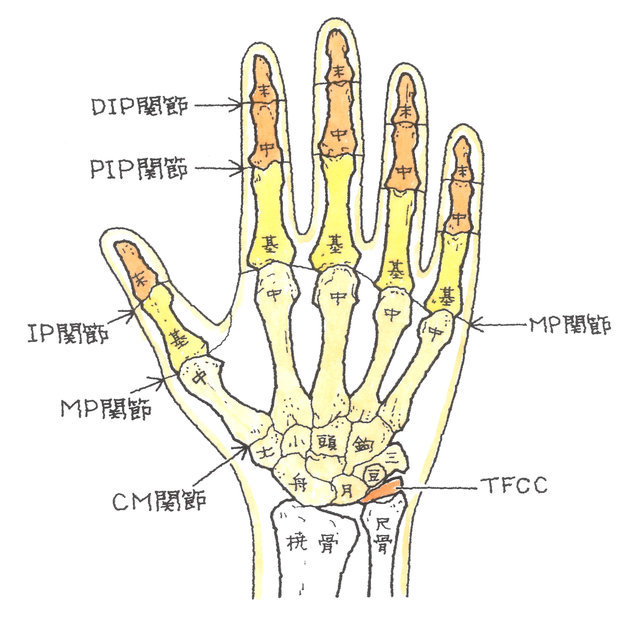
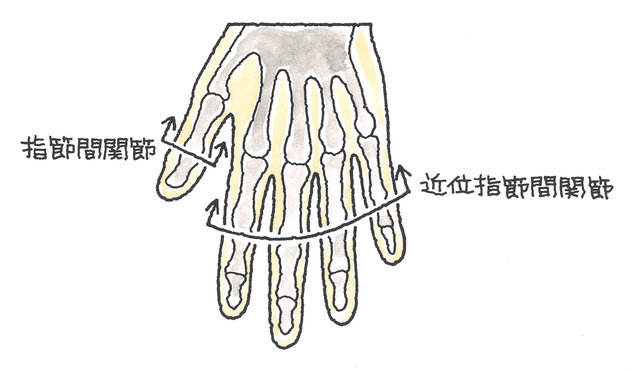
手指を構成する骨について説明しますと、指先から下に向かって「末節骨」、「中節骨」、「基節骨」、「中手骨」で構成されています。ただし、親指には「中節骨」がありません。
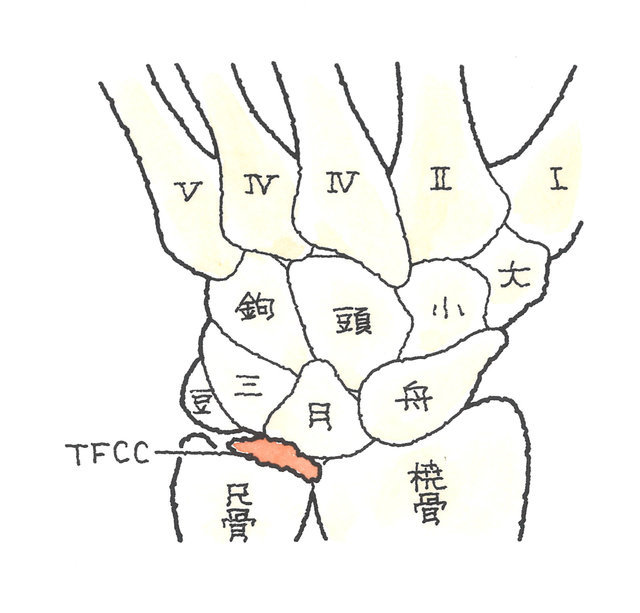
中手骨の下に位置するのは手根骨で、遠位手根列には、親指側から「大菱形骨(だいりょうけいこつ)」、「小菱形骨(しょうりょうけいこつ)」、「有頭骨(ゆうとうこつ)」、「有鉤骨(ゆうこうこつ)」が、近位手根列には、こちらも親指側から「舟状骨(しゅうじょうこつ)」、「月状骨(げつじょうこつ)」、「三角骨(さんかくこつ)」、「豆状骨(とうじょうこつ)」が配列されています。
豆状骨は、尺側手根屈筋腱の中にある種子骨といわれるもので、腱と骨片との摩擦を防止する役割を果たすものです。
手を全体としてみると、橈骨と尺骨および上記8つの手根骨で構成される手関節、各指の関節など、多数の関節を有しており、また、手の骨は、8つの手根骨、5つの中手骨、5つの基節骨、4つの中節骨、5つの末節骨、合計27本の骨で構成されています。
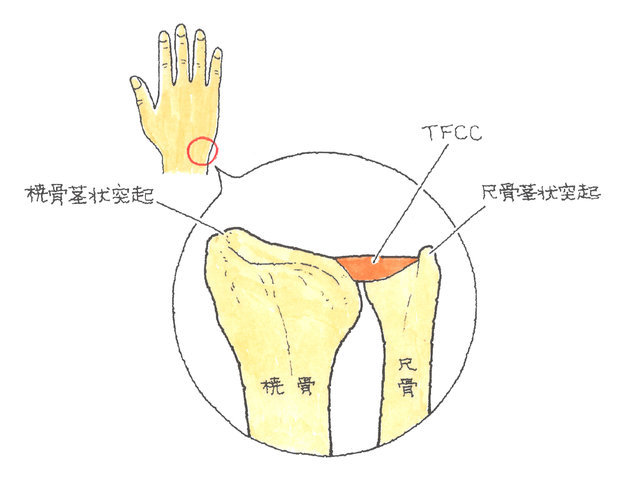
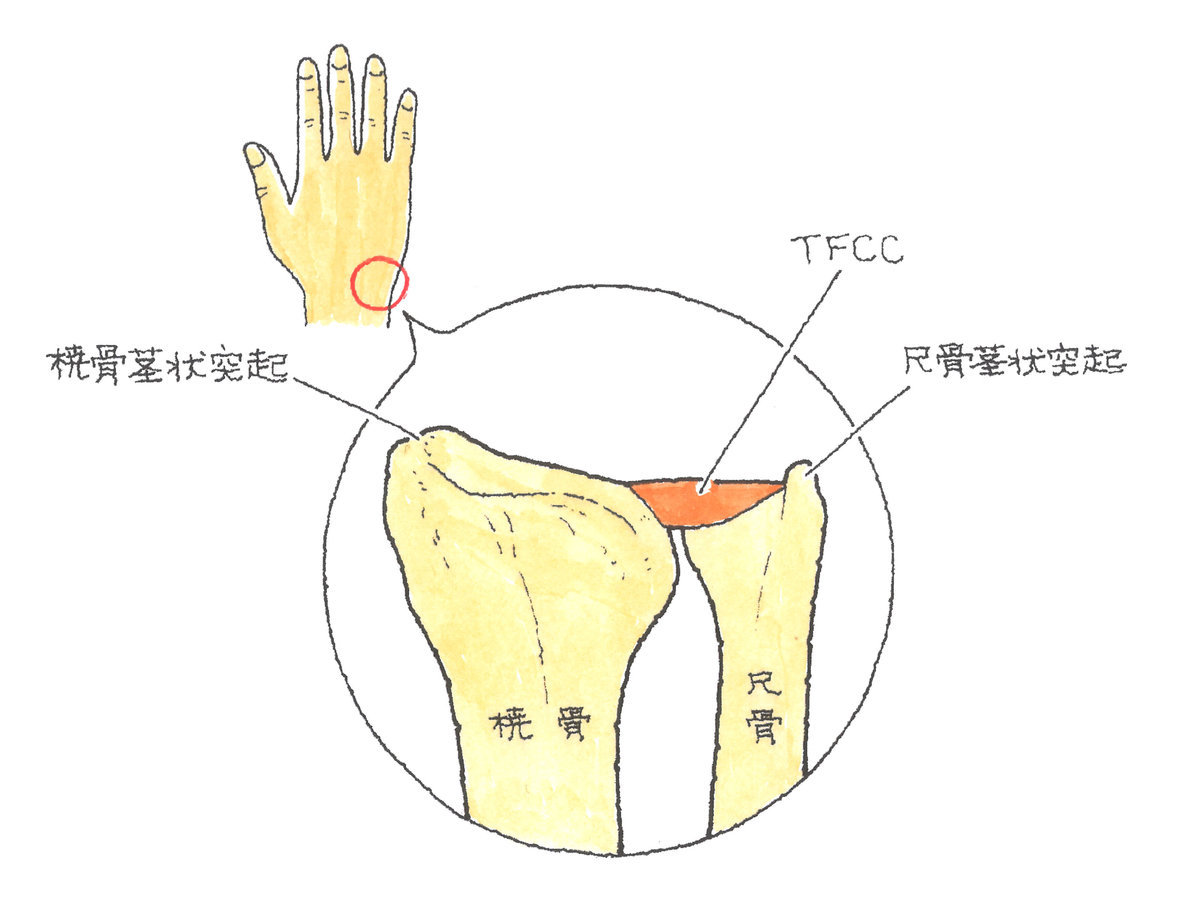
さらに、手関節の尺側には、TFCC(三角線維軟骨複合体)というものが存在し、手首の骨を支え、手首の外側の衝撃吸収作用の役割を果たしています。
このように、手指は、多くの関節、骨で構成されているため、どの関節にどのような障害が発生し、それが生活にどのように影響を与えるのかについて、詳細に検討していく必要があります。
2-2-2 手根骨の骨折 1(有鉤骨骨折:ゆうこうこつこっせつ)
有鉤骨骨折は鉤骨折(こうこっせつ)とも呼ばれています。有鉤骨とは、環指と小指の中間、下方にある手根骨の1つで、手のひら側に、突起=鉤が存在する特異な骨です。
スポーツなどでは、テニスのラケットを持った際や、野球のバットを握りしめた状態で、衝撃を手のひらに受けた場合にこの骨折が起こります。
交通事故の場合には、バイクの出合い頭衝突などのときに、運転者が右手でアクセルを握っていることから、右手に多く生じます。
自転車、バイクから転倒する際に手をつくことでも生じます。
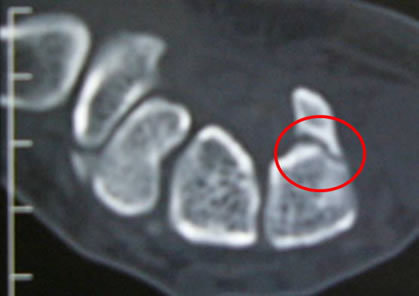
てのひら側のCT画像
突起が骨折しているのが分かります
治療の方法としては、転位のない(ズレのない)骨折の場合には6週間前後の前腕部以下のギプス固定が、転位が大きいときは、骨折している鉤の切除が実施されています。切除術では、1週間程度の外固定で手が使用できます。
有鉤骨骨折における後遺障害のポイント
1)後遺障害について
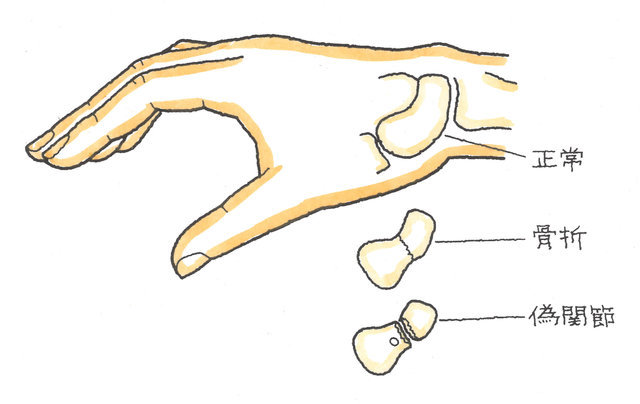
鉤骨折の場合、スポーツでの骨折なら、一般的には後遺障害を残しません。しかしながら、交通事故では、衝撃力、破壊力が、スポーツとは比べものになりません。そのため、スポーツでの骨折の場合に比べて、骨折部が変形して癒合したり、または偽関節を形成することも多くなります。
肘の方から伸びている尺骨神経は有鉤骨鉤と豆状骨の間で構成される尺骨神経管と呼ばれるトンネルの中をくぐっていますので、尺骨神経管付近で骨折が生じた場合、尺骨神経麻痺がおこることもあります。特に、上記のような偽関節や骨変形が生じている場合には、神経症状が残ることがあります。
このような場合には、骨折部の変形等を3DCTで立証し、12級13号の認定が得られることもあります。
2)早めの専門医の受診
手根骨の骨折で共通することは、医師がこれを見逃すことが多いということです。受傷直後から骨折部に痛みや動作痛が発生するのですが、いわゆる激痛でないことが多いのです。そのために、被害者の方からの訴えが乏しいことに加えて、レントゲン撮影であっても、2方向からでは確認することができないことがあるのです。
交通事故による受傷から数カ月がたっても痛みが引かず、そのころになって専門医を受診され、骨折が発見されたとしても、これでは交通事故と関係がないとみなされて、後遺障害の認定は難しくなってしまいます。
あまりにも期間が空きすぎると、損保料率算出機構の調査事務所が、交通事故との因果関係を疑問視するからです。そこで、すこしでも気になる痛みなどがある場合には、早期に専門医を受診されることをお勧めします。
2-2-3 手根骨の骨折(有頭骨骨折:ゆうとうこつこっせつ)
有頭骨とは、中指の中手骨の真下にある手根骨の1つです。舟状骨と月状骨との関節をなす「頭」があるために「有頭骨」と命名されています。
交通事故の場合、転倒した際に手をつく、あるいは、直接この部位に外力が加わることで骨折することが多く、自転車やバイクの事故では比較的多く発生が認められるものです。
有頭骨を骨折した場合には、手首の可動域制限と運動時の疼痛を残すことがあります。また、まれに有頭骨が虚血性壊死を起こすこともあります。虚血性壊死が起こると、疼痛や運動痛が生じます。虚血性壊死については、レントゲンでは判断が困難なことがありますので、CTやMRI撮影をしたほうがよいでしょう。
有頭骨骨折における後遺障害のポイント
1)早期に、画像に基づく診断を行うこと
手根骨は8つの骨で構成されているのですが、交通事故では、舟状骨、月状骨、三角骨、豆状骨、有鉤骨、有頭骨で骨折が生じることがよくあります。また、これらの骨の複数が骨折・脱臼していることもあります。
有頭骨に骨折が生じている場合、激痛の訴えがなされることが少なく、さらには、通常のレントゲン撮影では発見されにくいため、発見が遅れることも珍しくありません。
しかし、有鉤骨の骨折の場合と同様に、患者からの訴えがなく、初診のレントゲン撮影で確認されないままですと、これらの骨折は見逃されます。そして、そのまま数か月が経過して、その後に骨折が発見されたとしても、損保料率算出機構の調査事務所は交通事故と骨折との因果関係を認めないことが多いのが実情です。つまり、実際に、骨折が認められているにもかかわらず、後遺障害非該当となってしまうのです(交通事故との因果関係が認められなくなるのです)。
特に有頭骨骨折に伴い生じる虚血性壊死については、その存在もあまり知られていませんので、見逃される可能性が高いと言えます。
したがって、交通事故が原因で、手に痛みが生じた場合には、それが些細なものであっても、事故後の早い段階で、手の外科専門医を受診されることをお勧めします。専門医の方であれば、CT、MR等を用いて、手根骨の骨折、脱臼の的確な診断をしていただけることが期待できます。
2)症状固定と手術について
有頭骨骨折の場合、特に転位が認められないときには、6週間程度の固定で保存的に治療が行われます。
しかしながら、骨折の形状、合併症状などによっては、保存的治療だけでは骨の癒合を含め、完全に治癒しないことがあります。このような場合には、観血的手術などにより、骨の固定等をさらに行うことになりますが、その手術によりどの程度まで改善するのかを検証しておくというのが1つのポイントになります。
例えば、保存的治療を行い、受傷から6か月を経過した段階で、手関節に後遺障害等級12級6号に該当する程度の可動域制限があり、手術を行えば、可動域制限はなお残ることが予想されるものの、その程度は後遺障害等級に該当しない程度であると見込まれるような場合であれば、ひとまずはこの段階で症状固定としてしまい、後遺障害等級申請をすることも選択肢の一つとして考えられます。
もちろん、症状固定としてしまえば、その後の手術費用や治療費は保険会社で負担してもらえませんので、これに関しては被害者の方の負担となりますが、それでも、手関節に可動域制限を残しながら、これに対する後遺障害慰謝料が得られないよりは、後遺障害等級12級6号の認定を受けて、その慰謝料を得たほうが経済的には有利になる場合もあるのです。
このように、症状固定の時期というのは、基本的には医師の判断にはよるものの、医学的見地以外の要因も考慮して、検討すべき問題となってくるのです。
2-2-4 手根骨の骨折 舟状骨骨折(しゅうじょうこつこっせつ)
舟状骨(しゅうじょうこつ)は近位列にある手根骨の1つで、親指のつけ根に存在しています。また、手首の動きの中心をなしており、手根骨の中でも重要なものの1つです。船底のように彎曲した形状を有しているので、「舟状骨」と名付けられました。
親指のつけ根が痛む場合には舟状骨骨折、小指のつけ根が痛む場合にはTFCC損傷が疑われます。自転車やバイクの運転者が転倒した場合に、転んで手のひらに強い衝撃が加わると、この舟状骨が骨折することがあります。
舟状骨は、親指の列にあって、他の指の列とは45°傾斜して存在していることや、骨折しても大きな変形が生じることが少ないため、その骨折は1方向からのレントゲン撮影だけでは発見されず、見逃されることが多いのが現状です。そのため、レントゲン撮影の場合には多方向から行うことが大切です。また、このような理由からCT撮影のほうが診断には有用です。レントゲン撮影を行って医師に「異常がない」と言われた場合でも、痛みがあるようであれば、CT撮影をするようにしてください。
舟状骨には2本の栄養血管が入っているのですが、舟状骨の中央部(腰部)骨折や近位1/3部骨折などの場合、骨折線が入った場所によっては、栄養血管からの血液供給が途絶えることがあり、このような場合には骨癒合が難しくなることが多くなります。骨癒合がなされませんと、偽関節になってしまいます。これらの状況を確認すべく、骨折と骨の血行状態を知るには、MRIが役立ちます。
舟状骨骨折における後遺障害のポイント
1)放置しないことが重要です
舟状骨骨折の主な症状は、手関節を動かすと痛みが強く、親指根元の手首付近部分が腫れ、この部分を押すと痛みがあることです。また、痛みのために握力が低下します。
しかしながら、上記のとおり、レントゲンでは骨折線が発見しにくく、また耐えられない激痛でないことも多いため、捻挫などと間違われ、専門医でない場合、医師が骨折を見逃すことがあります。
そして、他の手根骨骨折と同様ですが、痛みが引かないために、数か月を経過して手の専門外来を受診し、舟状骨骨折と診断されたとしても、多くの場合、損保料率算出機構の調査事務所は、交通事故との因果関係を疑います。
初診時のカルテに、右手打撲など、骨折の可能性を窺わせるような傷病名が記載されていればまだよいですが、このような記載もされていませんと、交通事故による骨折であることを証明することは困難になります。
そうなってしまえば、骨折が発見されているのに、交通事故との因果関係が否定され、後遺障害等級非該当とされることになってしまいます。
そのようなことにならないために、受傷後、手首の痛みや腫れがなかなかとれないときには、急いで専門医を受診されることをお勧めします。
2)症状固定と手術について
舟状骨骨折につき、受傷直後に手術を受けたものについては、6か月後の残存症状により後遺障害を申請することになります。
完全に骨が癒合し、痛みなどがなければ、もちろん後遺障害非該当です。骨折部に痛みが残り、変形骨癒合が確認できれば、通常は14級9号の認定がなされます。また、手関節に可動域制限があれば、その制限の程度によっては12級6号が認められることもあります。
他方で、舟状骨骨折の場合、一般的にはギプス固定で保存的に治療が行われます。この骨折の固定期間は、6~10週間と長期間となるため、手関節の装具をつけることもあります。
ところが、保存的に治療しても、先に述べたとおり、舟状骨を骨折した場合には血液供給不良になり、骨が癒合せずに偽関節になってしまうことがあるのです。このようなときには、改めて手術をして、骨折部分を固定することで、骨癒合は得られます。
この固定手術を行う前に事故から6か月を経過しており、12級6号に該当する機能障害を残しているのであれば、ひとます症状固定として後遺障害の申請をまず行うということを考えてもいいかもしれません。
2-2-5 手根骨の骨折 月状骨脱臼(げつじょうこつだっきゅう)
手首の付け根の骨は手根骨(しゅこんこつ)と呼びますが、これは8個の小さな骨で構成されています。
これらの手根骨は2列に並んでおり、1列目(近位列)は親指側から、「舟状骨」・「月状骨」・「三角骨」・「豆状骨」、2列目(遠位列)は、「大菱形骨」・「小菱形骨」・「有頭骨」・「有鉤骨」と呼びます。
これらの手根骨はお互いに関節を作って接しており、複雑な靭帯で結合されています。このように、複数の骨が複数の間接を形成しているために、手関節は複雑な動きが可能なのです。このうちの月状骨は、右手の甲側から見て、舟状骨の右隣、有鉤骨の下部に位置しています。
手根骨脱臼は、月状骨が圧倒的で、月状骨周囲脱臼と呼ばれます。手のひらをついて転倒した際に、月状骨が、有頭骨と橈骨の間に挟まれてはじき出されるように、手のひら側に転位して脱臼するというのが、一般的な発生原因です。
月状骨と橈骨の位置関係は正常で、月状骨とその他の手根骨との関係が異常となるのですが、見逃されることが多いので、注意をする必要があります。また、月状骨周辺の橈骨遠位端骨折、舟状骨骨折を伴うこともあります。
症状としては、疼痛、運動制限、圧痛、腫脹を発症し、脱臼した月状骨が手根管(正中神経等が通るトンネルのこと)を圧迫したり、これに突出したときは、手根管症候群を生じることもあります。
月状骨脱臼の場合には、単純レントゲンの側面画像を見ると、月状骨が90°回転していることが分かります。徒手整復が治療の中心ですが、整復できないケース、再発予防・手根管症候群予防の必要から、手術を選択して、靭帯の縫合なども実施されています。
近年では、手根不安定症の発症を防止する観点から、手根骨間の徒手整復経皮的ピンニング(切開をしないで徒手で転位した手根骨を整復、皮膚の外からワイヤーで固定する方法)や観血的靭帯縫合(切開手術で転位した手根骨を整復し、ワイヤーで固定、損傷した靭帯を縫合する方法)などが積極的に行われています。
月状骨脱臼における後遺障害のポイント
1)見逃されることが多いので注意が必要
すでにご説明のとおり、手根骨は8つの骨で構成されており、交通事故では、舟状骨、月状骨、三角骨、豆状骨、有鉤骨、有頭骨の骨折が頻発します。
しかしながら、手根骨の骨折では、「医師が見逃してしまう」ということが共通した問題点です。これに伴い、月状骨脱臼も見逃されてしまうことが多いのです。
単純レントゲンでは判別が困難で、かつ、患者の側から、医師がCTやMRIの撮影を決断するほどの強い痛みの訴えがなされないことが見逃される主因となっています。
他の手根骨骨折の項目でもご説明していますように、腫れや痛みが軽減することなく継続しているようであれば、少なくとも受傷2か月以内に手の専門医の受診されることをお勧めします。
2)症状固定と手術について
月状骨脱臼は、舟状骨骨折等、他の手根骨の骨折を伴うことが多いのですが、このような場合の後遺障害申請については、その時期の見極めが重要です。
これらの治療については、上記のとおり、固定術のほかにも経皮的ピンニングや観血術なども行われますが、舟状骨骨折の治療の場合と同様に、固定術による治療により受傷から6か月が経過したときは、この時点で後遺障害の申請をすることを検討してもよいでしょう。
受傷後6か月が経過した時点で、可動域制限や痛みが残存しており、変形骨癒合などの画像所見が認められるのであれば、ひとまずは症状固定として後遺障害申請をするということも選択肢としてお考えください。
2-2-6 手根骨の骨折(舟状・月状骨間解離:しゅうじょうげつじょうこつかんかいり)
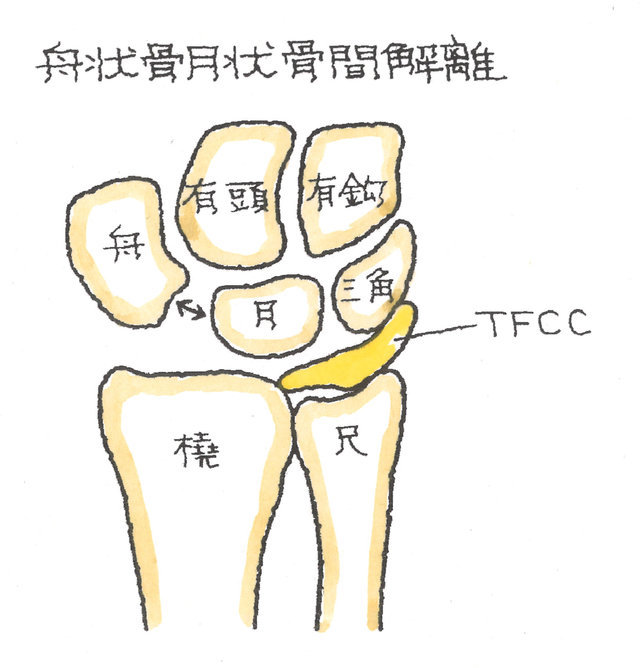
交通事故に遭った際に、手をひねったり手をついたりすると、手関節周辺に捻挫や骨折が生じることがありますが、その中でも、舟状・月状骨間の靭帯が断裂して、舟状骨と月状骨とが離開したものを舟状・月状骨間解離(いわゆる手根骨不安定症のひとつです。)といいます。
舟状骨と月状骨とが形成する角度は、正常では30~60°ですが、これが70°以上となると手根背屈変形、舟状・月状骨間解離となり、レントゲンの手関節正面像では、舟状骨と月状骨の間に2mm以上の間隙が認められます。
レントゲン撮影については、静的には異常がなくても動的には解離することなどもあるため、正面・側面・斜位2方向、橈側屈曲位正面、尺側屈曲位、手指を握った正面の多方向から撮影することが大切です。
治療については、受傷後の早期では、手根骨の配列を整復し、Kワイヤー(キルシュナー鋼線)で6週間程度固定(基本的には経皮的ピンニング)します。場合によっては、これに加えて靭帯修復術が行われます。その後、さらに装具を6週間程度装着することになります。
受傷後かなり経過しているときは、皮膚切開をして舟状骨を周囲の手根骨と固定する手術や手根骨を除去する手術が行われることもあります。
舟状・月状骨間解離における後遺障害のポイント
1)早期の専門医による診断
通常のレントゲン撮影では見逃されることが多いので、痛みが続くときは、速やかに専門医を受診し、MRI、各種ストレス撮影などで傷病の確認をする必要があります。
2)6か月での症状固定
受傷後6か月が経過し、その時点で手首に運動痛、疼痛が残っている、または可動域制限があるというときには、その後の治療やリハビリにより改善の可能性がある場合であっても、ひとまず症状固定として医師に診断書の作成を依頼し、この時点で後遺障害等級申請をすることも選択肢としてお考えください。
2-2-7 手根骨の骨折(三角・月状骨間解離:さんかくげつじょうこつかんかいり)
三角・月状骨間解離は、手根骨である三角骨と月状骨をつなぐ靭帯が損傷し、これらの骨の間隔が離間してしまうものです。また、月状骨が橈骨の月状骨窩から外れ、尺側に偏位(これを手根尺側偏位と言います。)してしまうこともあります。
舟状・月状骨間解離と同様、いわゆる手根骨不安定症の1つですが、舟状・月状骨間解離に比べると、発生頻度は少ないと言えます。
月状骨・三角骨間の不安定性とともに、手関節尺側部痛を生じる疾患で、TFCC損傷等を合併することがあります。
もう少し詳しく症状について説明しますと、手関節の疼痛、可動域制限などがあり、月状骨と三角骨のある尺側部分に圧痛点が見られます。
診断については、レントゲンの手関節正面像において、月状骨・三角骨の両骨間に間隙が存在しますが、単純レントゲン撮影やMRIでは判断が困難で、関節造影が有効です。
治療については、受傷後の急性期は、Kワイヤー(キルシュナー鋼線)による固定とともに装具などを用いた保存療法が行われます。また、観血的手術が行われることもあり、その場合には靱帯縫合や再建、関節固定が選択されます。
後遺障害等級については、手関節に可動域制限が残存すれば、手関節の機能障害として12級6号が認定される可能性があります。
2-2-8 手根不安定症(しゅこんふあんていしょう)
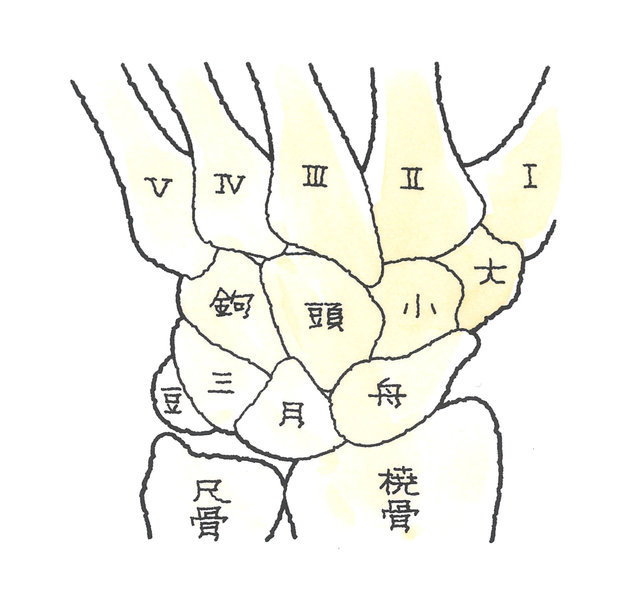
手根骨は、左図のように8つの小さな骨からなりますが、これらは相互に靭帯などによって連結されており、本来は塊となって動くのですが、手根骨の骨折や脱臼によりこれらがバラバラな動きを起こすことがあります。これを手根不安定症と言います。
手根骨の骨折や脱臼により、手根骨を連結する靭帯が断裂や弛緩してしまったり、手根骨間の関節が外れてしまったりして、それぞれの手根骨の動きが不安定になってしまうのです。
舟状・月状骨間解離や三角・月状骨間解離といった傷病を含めた総称として、手根不安定症と言われます。
手根不安定症の症状としては、手関節の可動域制限、運動時痛、握力の低下、そして、運動時に「ポキッ」「コリコリ」といったような轢音が生じることもあります。
主今不安定症は、手根骨の骨折等と同様に、通常レントゲン撮影では見逃されることが多いため、専門医によるMRI、各種ストレス撮影や関節造影検査を行い、これを確認する必要があります。
手根不安定症における後遺障害のポイント
1)早期の専門医による診断
上記のとおり、手根不安定症は、舟状・月状骨間解離等を含む傷病名ですので、舟状・月状骨間解離が見逃されやすいのと同様に、これについても見逃されてしまうことが多いものです。したがって、痛みが続いたり、手首の運動時に違和感(力が入らない、「ポキポキ」音がするなど)が残っているときは、速やかに専門医を受診し、MRI、各種ストレス撮影などで傷病の確認をする必要があります。
2)6か月での症状固定
受傷後6か月が経過し、その時点で手首に運動痛、疼痛が残っている、または可動域制限があるというときには、その後の治療やリハビリにより改善の可能性がある場合であっても、ひとまず症状固定として医師に診断書の作成を依頼し、この時点で後遺障害等級申請をすることも選択肢としてお考えください。
2-2-9 手根骨に関する障害のまとめ
交通事故において、手の外傷は高頻度で発生するのですが、痛み、変形、腫れなどの症状が軽い場合には、捻挫、打撲、挫傷などと判断されて、十分な治療が行われないケースが見られます。
脱臼や亜脱臼の状態となっていても、整復が完了すると、その後の十分な診療もなく、放置されてしまうこともあります。
受傷直後に比較的症状が軽いと診察されたために、その後も漫然と治療(あまり整形外科に通院しなかった、または、整形外科での治療をやめて、接骨院に通っていたなど)をし、保険会社が治療の打ち切りを決定する頃になって、被害者の方から後遺障害のご相談をされることが比較的よくあります。
しかし、これでは手遅れで、適切な後遺障害等級の認定を得ることは極めて困難です。
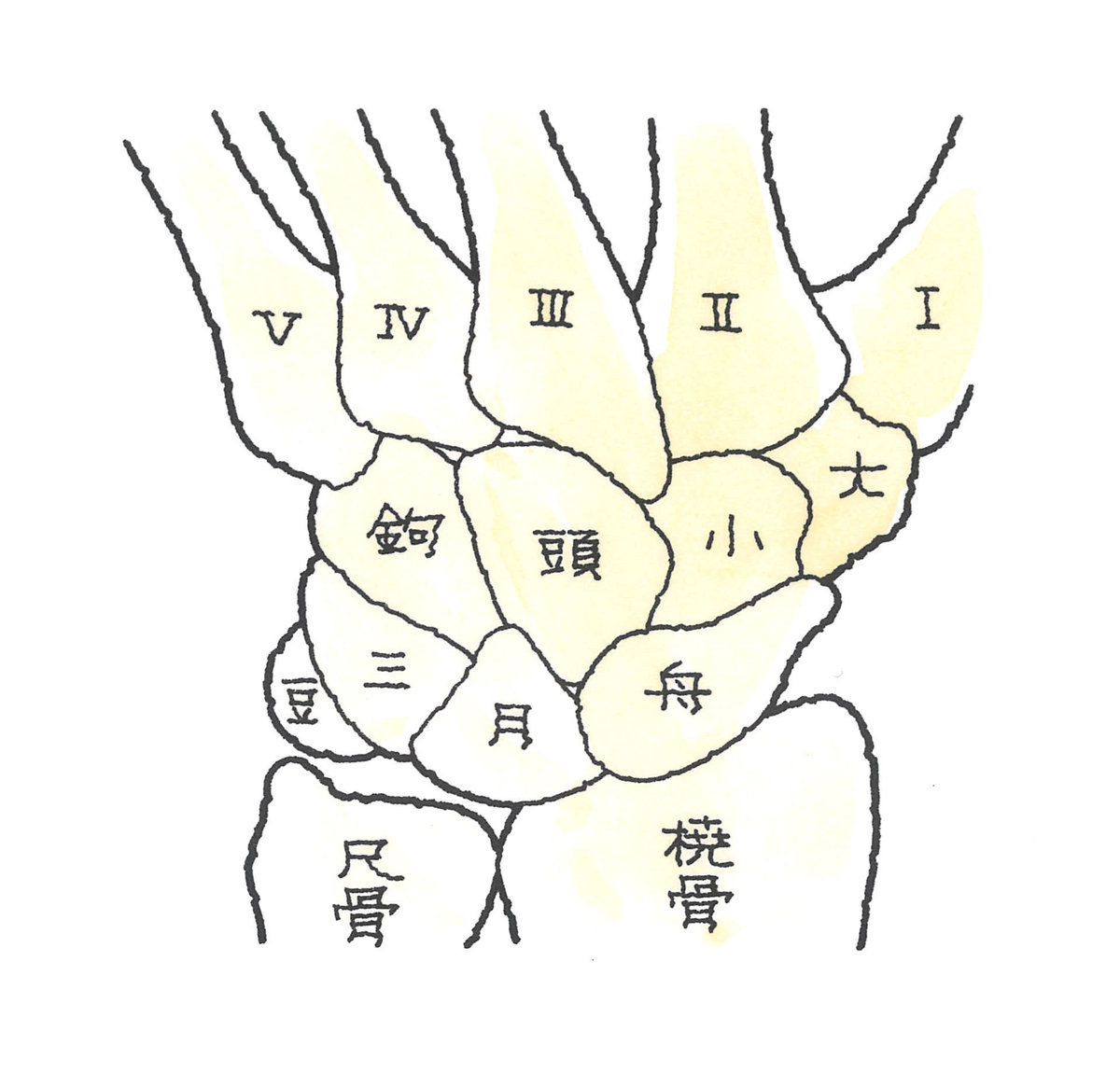
上図が手根骨の様子です。複雑な構造であることがよく分かるかと思います。
手根骨骨折における後遺障害のポイント
1)3つのパターン
①早期発見、早期治療
例えば、救急搬送された病院に手の専門医が在籍しており、その医師が診察したときは、手根骨等に生じている異常を見逃す可能性は低いと言えます。
的確な画像検査が行われ、その結果、骨折、脱臼、靱帯損傷等が発見され、手術や整復術等、タイムリーな治療が施されます。そうなれば、大きな後遺障害を生じることなく、無事に完治することが期待できます。
この場合には、交通事故による受傷が治癒し、早期の社会復帰が実現できるわけですから、これが最も理想的な解決と言えます。しかしながら、残念なことに、このような理想的な解決例となることは少数例と言えます。
②遅めの発見、発見後の早期対応
被害者の方が手の痛みや違和感を訴えながら、主治医がしかるべき検査等をせずに、手に生じている障害の発見が遅れるような場合があります。
このようなときは、早急に被害者の方は、専門医を受診しなければなりません。受傷から2か月以内に専門医に見てもらえれば、大きな後遺障害を残すことなく、早期の社会復帰を実現することができる可能性が高まります。
また、残念なことに後遺障害が生じたとしても、専門医による適切な検査により、これを証明することができ、後遺障害等級認定を取得することができます。
③遅い発見、不適切な対応
一番よくないのは、主治医から適切な診断が得られないまま、効果のない治療を継続し、保険会社から治療の打ち切りを打診された頃(六ヶ月ころが多いかと思います)になってはじめて、あわてて専門医にかかるというような場合です。
この段階で骨折などが発見されても、交通事故と骨折等の因果関係を立証することは困難です。そうなってしまうと、もはや傷害の治癒も難しくなるだけでなく、後遺障害等級の認定も得られないという結論になってしまいます。
2)③のパターンにならないように、早めのご相談を
怪我の治療は医師の仕事ですが、後遺障害等級の獲得、さらには保険会社との交渉は我々が専門とするところです。当事務所では医療コーディネートを行う行政書士と連携し、レントゲン、CT、MRIの画像を読影し、受傷部位の状況判断を適切に行い、後遺障害等級申請から保険会社との交渉までをワンストップで行っておりますので、お早めにご相談ください。
ご相談にお越しいただいた際には、まず、被害者の方自身がどのように行動されるべきかを懇切丁寧にご説明いたします。ご自身で対応できそうにないということであれば、治療先に同行させていただくなどして、診断書作成等についてのアシストをさせていただきます。
その後は、保険会社と交渉を行い、適切な損害賠償金の獲得をいたします。当事務所では、被害者の方が交通事故に遭われて通院されている段階からアシストを行い、できるかぎりの被害者救済を目指しております。
2-2-10 TFCC損傷
TFCC(Triangular Fibrocartilage Complex)とは、日本語では「三角線維軟骨複合体」といい、手関節の小指側、橈骨・尺骨・手根骨の間に囲まれた三角形の部分にあり、手関節の尺側を安定させ、また衝撃を和らげるクッションのような役割を果たしています。このTFCCは、三角繊維軟骨とその周囲の靱帯構造からなる線維軟骨-靱帯複合体です。
TFCC損傷は、交通事故で転倒した際に、強く手をつくことで発生します。症状としては、主として手関節尺側部の安静時痛、運動痛、前腕回内外可動域制限、遠位橈尺関節不安定性を生じます。特にタオル絞り、ドアノブの開け閉めなどの手関節のひねり操作の際に疼痛を訴えることが多いとされます。
TFCC損傷の治療には安静、消炎鎮痛剤投与、サポーター固定、ギプス固定などの保存療法と手術療法があります。特にサポーター固定は有効です。3か月以上保存療法を行っても症状が改善しない例は手術療法が検討されます。
手術療法の場合、多くは関節鏡視下手術により、損傷した靱帯やTFCCの縫合・再建術、滑膜切除術などが実施されていますが、TFCCの損傷レベルによっては切開手術となります。ただし、高齢者の場合には、加齢によりTFCCが摩耗しているため、手術が不可能なこともあります。
赤いところがTFCCです
上記のとおり、TFCCは適切な治療によりその症状は改善しますが、現実問題としては、事故直後にTFCC損傷と診断され、サポーターやギブス固定、さらには関節鏡視下手術等の適切な治療が施される被害者の方は一握りと言えます。
TFCCは三角線維軟骨複合体ですので、軟部組織を撮影できないレントゲンでは確認できません。
そのため、例えば、TFCC損傷以外に頚部捻挫の症状があれば、上肢~手指のだるさ、痺れ、痛みを訴える被害者の方もいらっしゃいます。
そうなると、手の専門医を受診しない限り、「もう少し、様子を見ましょう」ということになり、このTFCC損傷は見逃されてしまいます。
事故直後の診断で主治医に見逃されたTFCC損傷について、後遺障害等級が得られるか否かのポイントは、受傷直後から小指側の手首の痛み、手関節の可動域制限、握力低下等を主治医に訴えていたのか、ということです。
これらの自覚症状がカルテに記載されていれば、後日、専門医を受診し、TFCC損傷の診断を得ることにより、後遺障害等級認定の道は開かれます。
また、事故直後に自覚症状の記載がなくても、遅くとも事故から2か月程度の間に、カルテにその症状を記載してもらえれば、まだ間に合う可能性があります。しかしながら、それ以上が経過してしまえば、その後、TFCC損傷が確認できたとしても、事故との因果関係を立証するのは困難と言わざるを得ません。
また、後遺障害等級の獲得という側面だけでなく治療という側面から見ても、TFCC損傷については早期の固定が最も効果的な治療ですから、受傷から5、6か月を経過したような時期から治療を開始しても、劇的な改善は期待できません。そうなると、ひとまずは症状固定を選択し、手関節の可動域制限ということで後遺障害等級12級6号の申請をすることになります。
もちろん、ここでも、上述のように、事故直後から自覚症状を訴え、それがカルテに示されていて初めて後遺障害等級の認定がなされるのです。
2-3 手指
2-3-1 手指の各関節の側副靭帯損傷
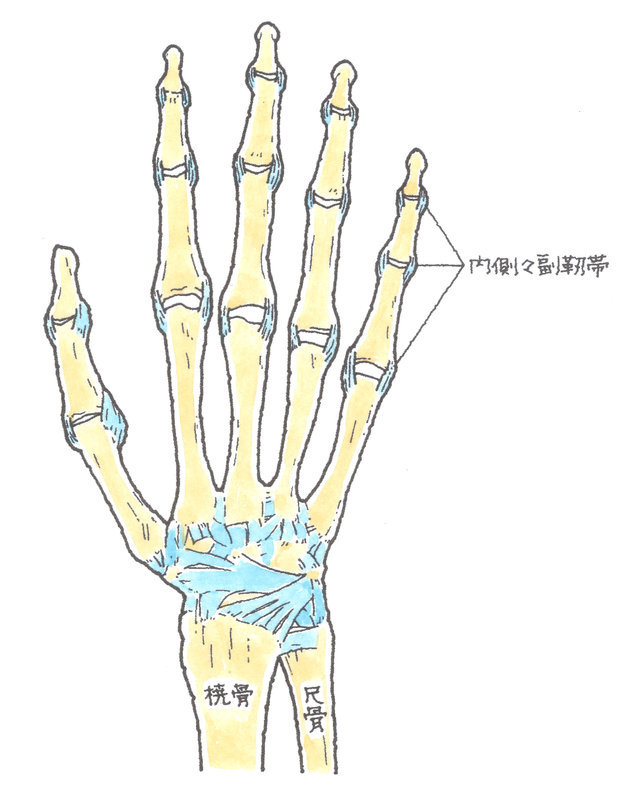
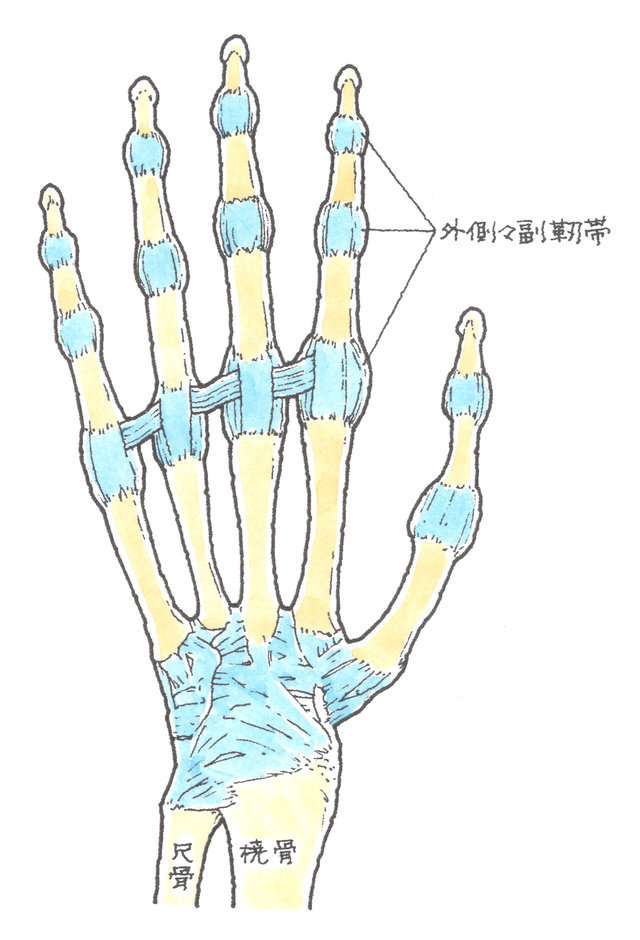
手指関節の両側には、関節の側方への動揺性を制御し、横方向に曲がらないようにしている側副靭帯という組織があります。側副靭帯は転倒などで、手指の側方へ強い外力が加わったときに損傷します(上図左側:右手背側、上図右側:右手掌側)。
一般的に、「突き指」などと言われますが、適切な治療をしないまま放置すると、側方へ指が曲がる、指に力が入らない等、不安定性を残します。
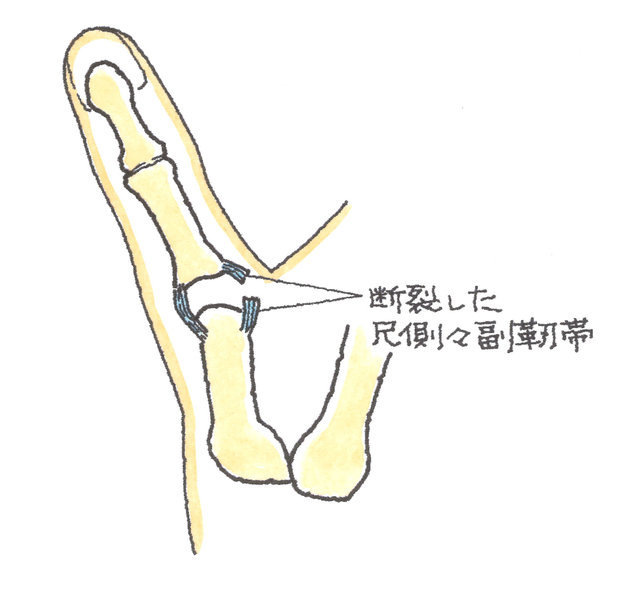
母指MP関節尺側の側副靭帯が好発部位で、この部位の損傷を「スキーヤーズサム」などと呼びます。スキーの滑降で、ストックを使用しているときに発症することが多いため、このような傷病名となっています。
この傷病は、母指第2関節(MP関節)の尺側(内側)の側副靭帯が一部または完全に断裂するもので、完全断裂のときは、ギブス固定を行っても治癒することはありませんので、通常は最初から手術の選択となります。
上記のような完全断裂でなく、指の不安定性が少ないときは、2~4週間のギプス固定で、その後、徐々にリハビリが開始されます。
レントゲン撮影(XP)で異常が確認されないときでも、一定期間の外固定は必要となります。それでも、指の不安定性が改善されないときは、手術が選択されることもあります。
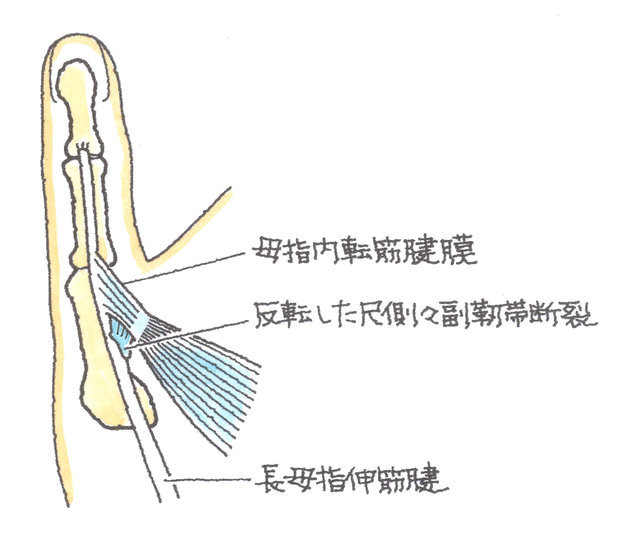
母指MP関節尺側の側副靭帯損傷では、靭帯の断端が反転して、母指内転筋腱膜の下に挟まってしまうステナー障害を発症することがあり(下図参照)、この場合も、治癒するためには手術が必要となります。
通常、受傷後早期では靭帯縫合術が行われますが、完全断裂で3週間以上が経過したときは、断端同士を縫合することが困難となり、側副靱帯再建術が必要になることもあります。
2-3-2 手指伸筋腱損傷
指を上から見たときの解剖図
手の各指には、手の甲側に指を伸ばすための伸筋腱が伸びています。逆に掌側には、指を曲げるための屈筋腱が伸びています。
上記の伸筋腱が断裂すると、筋が収縮しても、その力が腱を通じて骨に伝達されることはなく、手指を伸ばすことができなくなります。そして、この腱の断裂を含む伸筋腱損傷には、切創や挫創による開放性損傷と、創がなくて生じる閉鎖性損傷、皮下断裂があります。皮下断裂は、突き指などの外力によって生じるもので、これが圧倒的に多数といえます。
開放性損傷により、手の甲部分で腱が断裂すると、MP関節(第3関節、中手骨と指骨の間の関節)での手指の伸展(伸ばしたり縮めたりすること)ができなくなります。
手指伸筋腱損傷の症状としては、上記のとおり、手指の関節の伸展ができなくなります。ただし、伸筋腱の1本が断裂したとしても、手の甲部分の伸筋腱は、腱間結合という組織で隣の伸筋腱と連結しているので、完全に伸展することはできませんが、一定程度までの伸展は可能です。また、骨折と違い、強い疼痛を伴うことはあまりありません。
DIP関節(第1関節)、PIP関節(第2関節)の背側での皮下断裂の場合には、放置すると伸筋腱のバランスが崩れ、スワンネック変形やボタンホール変形という手指の変形に発展することがあります。
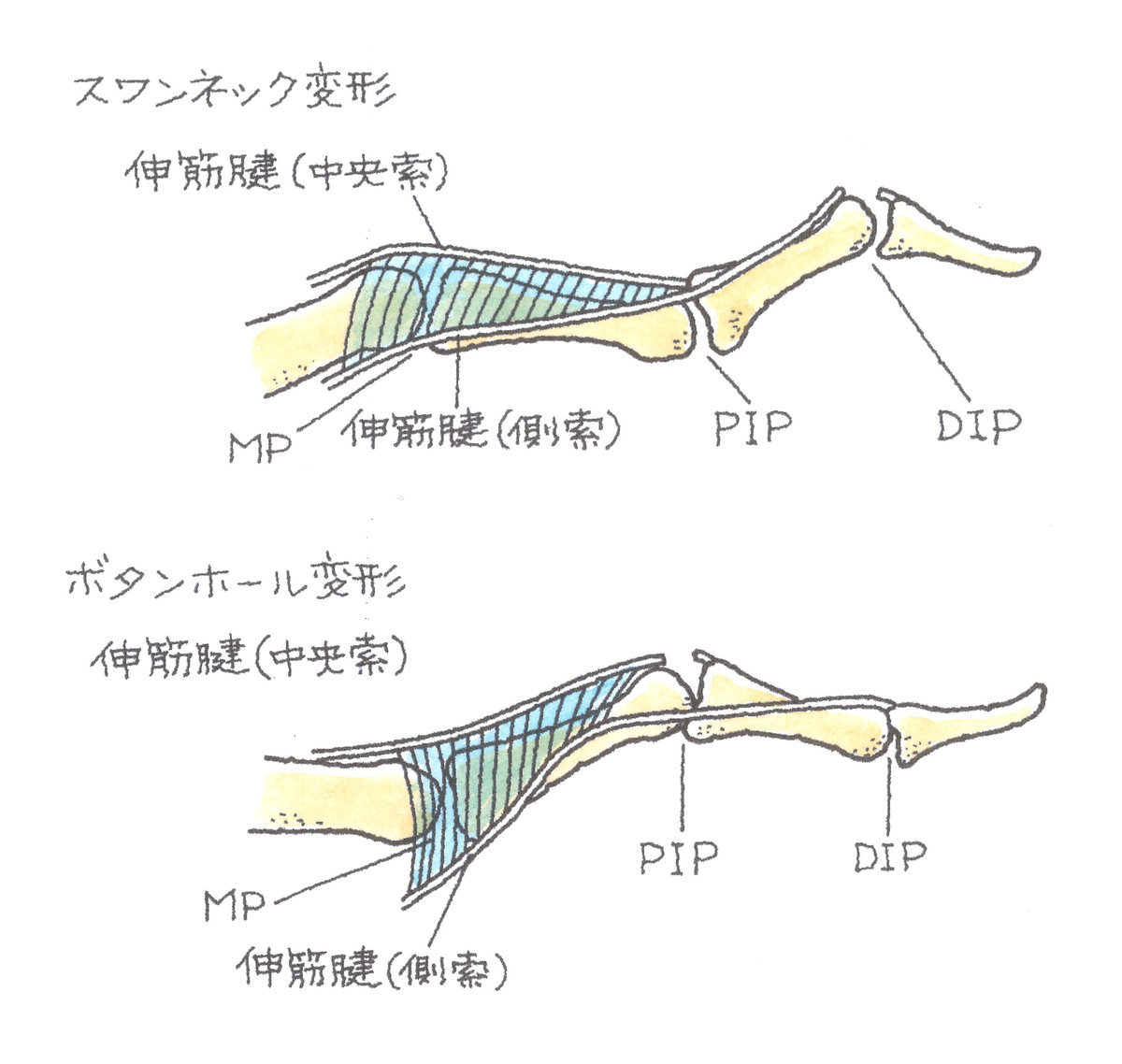
切創などの開放性損傷の場合には、早期に開創して、短縮している腱の断端を引き寄せて、縫合しなければなりません。DIP、PIP関節の背側での皮下断裂は、一般的には、保存療法が採用され、装具を用いて手指を伸ばした状態で4週間以上固定します。この間、固定を外さないようしなければなりません。
伸筋腱損傷により、手指の関節の動きが制限される場合、制限された指の本数、伸屈の程度に応じて、後遺障害等級4級(6号)から14級(7号)までのいずれかが認定される可能性があります。
2-3-3 手指伸筋腱脱臼
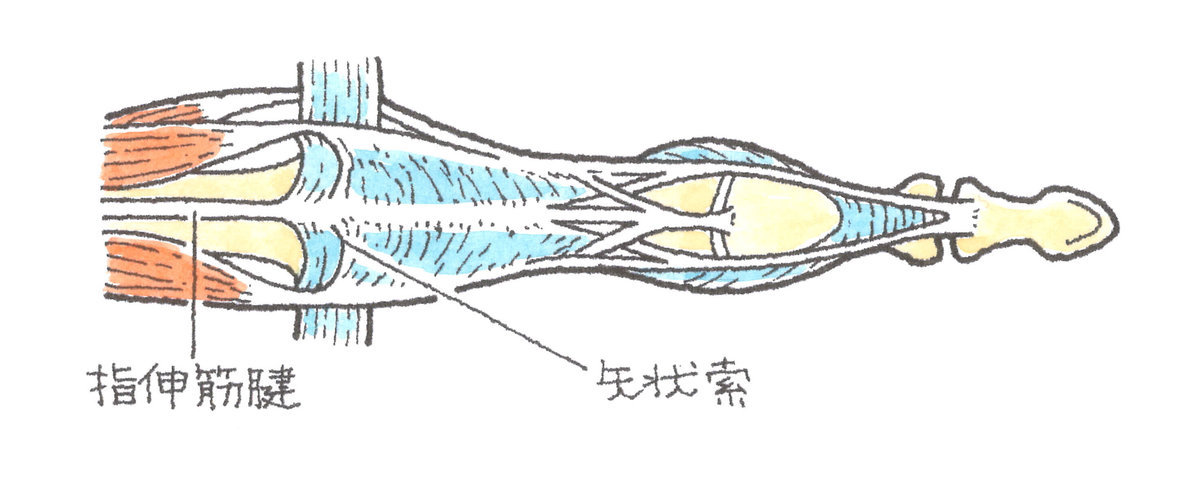
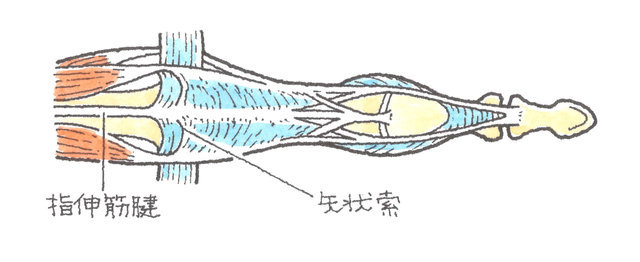
手の各指には、手の甲側に指を伸ばすための伸筋腱が、手の甲から指先にかけて伸びています。手の骨との位置関係でいうと、伸筋腱は、手の甲側の中手骨上から指骨上に位置しています。
したがって、手を握ってコブシを作ると、この伸筋腱は、中手骨頭を覆うような位置に存在することになります。そして、この中手骨頭は丸い形をしているため、伸筋腱を支えるものがないと、伸筋腱は中手骨頭からずれ落ちてしまいます。これを防止するために、矢状索(しじょうさく)と呼ばれる組織が、伸筋腱が中央部からずれることのないように支えています。
この矢状索が損傷すると、伸筋腱を中央部に保持できなくなり、コブシを握ると、伸筋腱が中手骨頭の横にずれ落ちます。この状態を伸筋腱脱臼と呼んでいます。交通事故による転倒などで、こぶしをぶつけたりすると、伸筋腱脱臼を生じることがあります。
治療については、外傷によって伸筋腱脱臼が生じてから1週間~10日ぐらいであれば、固定療法を行うことで損傷した矢状索部分を修復できる可能性があります。
この場合には、受傷部位に対して装具による固定を行います。固定期間は5~6週間程度です。
受傷から時間がたってしまった場合には、手術が必要になり、かかる手術では、脱臼してしまった伸筋腱をもとの位置まで引張り、断裂した矢状索を縫合して伸筋腱がずれないようにします。
2-3-4 手指屈筋腱損傷
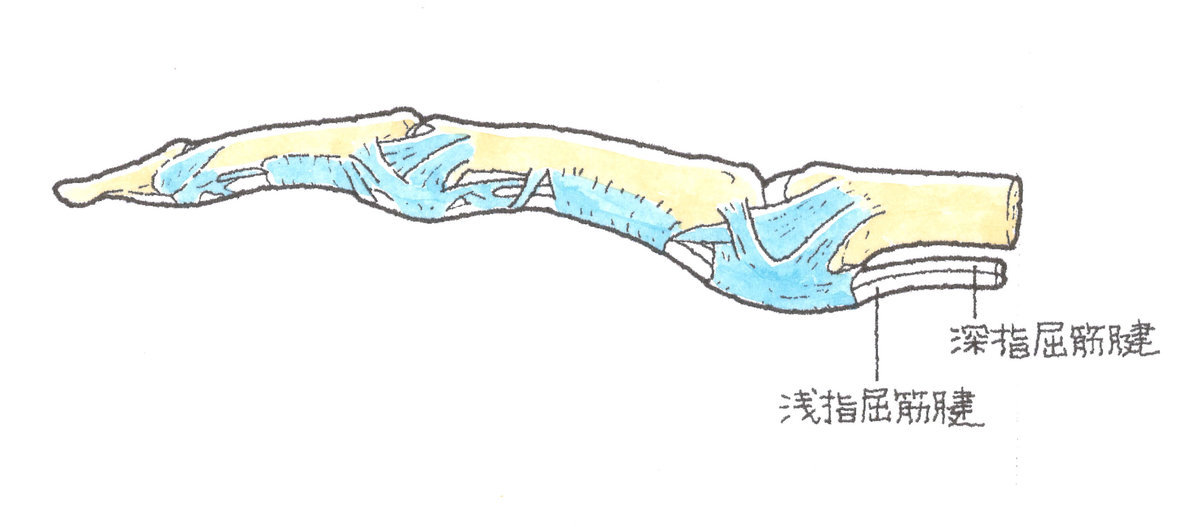
屈筋腱は、手指と前腕に存在する屈筋とをつなぐもので、指を屈曲させる手指屈筋腱と手関節を屈曲させる橈側手根屈筋腱、尺側手根屈筋腱、長掌筋腱があります。
そして、示指から小指の手指屈筋腱には、DIP関節(第1関節)を屈曲させる深指屈筋腱とPIP関節(第2関節)を屈曲させる浅指屈筋腱の2本の屈筋腱があり、母指にはIP関節(指節間関節)しかないため、IP関節を曲げる長母指屈筋腱という1本の屈筋腱があります。これらの屈筋腱は腱鞘という鞘の中を通っています。
また、これらの屈筋腱は、指の末節骨から前腕遠位1/3程度までが腱となっており、次第に筋へ移行していきます。
手の掌側にある手指屈筋腱が断裂すると、筋が収縮しても、その力が骨に伝達されないので、手指を曲げることができなくなります。具体的には深指屈筋腱が切れるとDIP関節の屈曲ができなくなり、浅指屈筋腱が断裂するとPIP関節の屈曲力が低下します。
この手指屈筋腱断裂には、切創や挫創による開放性損傷、創のない閉鎖性損傷(皮下断裂)がありますが、前者が圧倒的多数と言えます。
屈筋腱の損傷では、同時に神経の断裂を伴うことが多く、このような場合には、屈筋腱と神経の修復を同時に行わなければならず、専門医による手術が必要になります。
上記のとおり、手指の屈筋腱は、親指は1つですが、親指以外では、深指屈筋腱と浅指屈筋腱の2つがあります。親指以外で、この両方が断裂すると、手指が伸びたままの状態となり、曲げることができなくなります。深指屈筋腱のみが断裂したときは、DIP関節だけが伸びた状態となり、曲げることができません。しかし、PIP関節は曲げることができます。
屈筋腱損傷の治療は、手の外傷の治療のなかで最も難しいものの1つと言われており、腱縫合術が行われます。年齢、受傷様式、受傷から手術までの期間、手術の技術、術後の後療法、リハビリなどにより治療成績が左右されます。治療が難しい理由には、再断裂と癒着の2つの問題があります。
後遺障害等級との関係でいえば、症状固定時点において、手指の屈伸が制限されていれば、その本数や程度、どの手指かによって異なりますが、後遺障害等級4級から14級までが認定される可能性があります。例えば、右手の中指の浅指屈筋腱断裂により、そのPIP関節が30度しか曲がらなくなった場合には、「1手の人差し指、中指又は薬指の用を廃したもの」として、後遺障害等級12級10号が認定されます。
2-3-5 中手骨頸部骨折
手根骨上部の「中」と記載している骨が、中手骨となります。
中手骨は、手根骨に接続する側から、基部、骨幹部、頚部、骨頭部に分かれており、骨頭部というのは、こぶしを握ったときに丸く出っ張っている部分で、すぐその下の部分が中手骨頚部となります。
この頚部というのは、骨頭部の根本の細くなった部分ですので、中手骨骨折の中でも発生頻度が高く、環指や小指の中手骨によく発生します。
症状としては、外傷の衝撃後に激痛、骨折部位の圧痛、手指の機能不全、腫脹、変形、運動障害などです。
拳を握った状態で打撃、打撲による外力が加わったときに発症します。パンチ動作で発生することが多いため、「ボクサー骨折」とも呼ばれます。
交通事故では、バイクや自動車のハンドルを握ったまま正面衝突したときに、外力がMP関節(中手指節関節)から中手骨の長軸に向かうことで発生します。
治療法に関しては、屈曲変形の程度により治療法が異なるため、まずは、中手骨の側面から撮影したレントゲンを用いて変形した角度を正確に調べることが必要です。
変形した角度が小さい時にはギプス固定等を行い、変形した角度が大きい時には手術を行い、変形を戻して鋼線等で固定することになります。
2-3-6 中手骨基底部骨折
中手骨は、手根骨に接続する側から、基部、骨幹部、頚部、骨頭部に分かれており、この基部の骨折が、中手骨基底部骨折です。
基底部骨折は、手への直接の打撲などで発生します。この骨折は、手の甲付近でおこる骨折で、腫れや痛みがあっても、指を動かすことはできるので、単なる打撲や捻挫と勘違いされ、骨折と分かりづらいのが特徴です。
また、中手骨の基底面は手首を構成する手根骨と関節(CM関節)を形成していますが、この関節面は非常に小さい関節面で、可動性はあまりありません。しかしながら、中手骨基部が骨折すると同時にCM関節面も損傷して、中手骨と手根骨との接合がずれてしまうことがあります。このような状態を、脱臼骨折といい、そのままその状態が残ってしまうと、慢性的な痛みが残る場合があるため、できるだけ元の位置に近い状態に整復する必要があります。脱臼骨折が生じると、手部の隆起、突出、手指の顕著な変形などが見られます。
治療法としては、主に、徒手整復操作をおこなって変形を戻し、ギプス固定を行うことになります。
交通事故では、自転車やバイクのハンドルを握ったまま転倒して、握りこんだまま親指の付け根を打ちつけて、骨折することがあります。このようなケースで、手の親指の根元の方で起こる骨折を「第一中手骨基部骨折」といいます。
この第一中手骨基部骨折の中でも、骨折線が親指の付け根の関節に入り、関節で脱臼が生じているタイプの骨折をベネット骨折といいます。
ベネット骨折では、折れた第一中手骨は橈側近位方向へずれます。また、骨折した部分は小さな骨片を残していて、この骨片は靭帯によって第二中手骨や他の骨としっかりとつながっています。このため、ずれにくい小骨片と、ずれやすい第一中手骨の間でギャップが生じ、骨折部の安定性が得られにくいということになります。
上記のように、ベネット骨折は整復位保持が困難な骨折として知られており、また、わずかなズレが残っても痛みが持続し、親指に機能障害を残すことから、治療法としては、手術が選択されることが多いと言えます。
2-3-7 中手骨骨幹部骨折
中手骨は、手根骨に接続する側から、基部、骨幹部、頚部、骨頭部に分かれており、ちょうど骨の中間部分を骨幹部といいます。
骨幹部骨折は、骨折線の方向によって横骨折と斜骨折に分類されます。交通事故では、転倒して手の甲を強打した場合など、強い力が直接骨に加わったり、手をひねる力が加わったりして発生します。
症状としては、手の甲が腫れて、痛みのために指を動かしにくくなります。 治療法としては、整復してギプス固定等をすることが一般的で、変形が大きいなど、固定での治療が困難な場合に手術が行われます。
適切な治療が行われれば、後遺障害を残すことはありません。しかし、早期に適切な治療がなされないと、ズレが残存し、後に障害を残す可能性があるため、痛みがある場合には、レントゲン撮影を行い、骨折していないかを確認したほうがよいでしょう。
2-3-8 PIP関節脱臼骨折
手指の関節は、指の根元の方から、中手指節関節(MP関節)、近位指節間関節(PIP関節)、遠位指節間関節(RIP関節)と呼びますが、そのうちのPIP関節に生じるのが、PIP関節脱臼骨折です。
これは、いわゆる突き指をしたときや、関節が可動範囲を超えて強制的に動かされたときに生じます。
単にPIP関節がずれているだけの場合は、PIP関節脱臼といい、通常は整復と固定で治癒します。この脱臼に骨折を伴うとPIP関節脱臼骨折となり、手指の関節の骨折では、治療が困難で、手術が選択されることも多い骨折です。
関節が安定していればシーネ(副子「そえぎ」)などで固定して治療を行いますが、関節が不安定で、関節面に40%以上のズレが認められるときは、一般的には手術が選択されます。手術においては、断裂した靱帯の縫合、骨髄内からの陥没骨片の整復、ピンを用いた骨折の安定化などが行われます。
関節内の骨折はできるだけもとの位置に整復しないと、変形癒合により、可動域制限、運動時痛を残すことになります。また、骨折から時間を経過し陳旧化するとさらに治療は困難になります。手術のほかにも、指に創外固定器という持続牽引装置をつけて、持続的に牽引して治療する方法もあります。
2-3-9 マレットフィンガー(槌指)
指のDIP関節(第1関節)が曲がって完全伸展できない変形をマレットフィンガー(槌指)といいます。木槌のように曲がった状態になるので、このように呼ばれています。いわゆる突き指により生じることが多く、2つのタイプが存在します。
1つは指を伸ばす伸筋腱が切れたために生じるもので、腱性マレットフィンガーといいます。もう1つは、第1関節の関節内に骨折が生じ、伸筋腱がついている骨が関節内骨折によってずれた状態になったもので、骨性マレットフィンガーといいます。骨折の有無により治療方法も異なるため、レントゲン撮影を行って診断をする必要があります。
治療法としては、腱性マレットフィンガーの場合、装具や副子(そえぎ)などを用いた固定による保存療法をおこない、必要に応じて鋼線によって指を伸展した位置で固定したり、腱を縫合します。骨性マレットフィンガーの場合には、副子固定ではズレを残したり、骨癒合が得られないことがあるため、剥離骨片をワイヤーやスクリューで固定する手術が行われることもあります。
固定による保存療法の場合、6週間程度の固定で治癒しますが、骨のズレが大きい場合や固定期間が短い場合などは、完全な骨癒合が得られず、屈曲変形や痛みを残すことがあります。
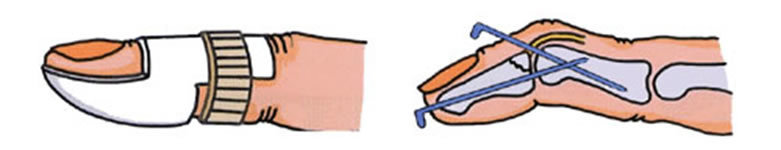
2-3-10 母指CM関節脱臼
CM関節とは、手根骨と呼ばれる手首を構成する骨の列と、指を構成する中手骨との間で作られる関節のことを言います。中でも、母指のCM関節は可動性が大きく、物を握りしめたり、母指の先で物をつまんだりする動作の時に、CM関節に負担がかかることになります。
この母指CM関節を脱臼ないしは亜脱臼すると、母指の付け根付近に疼痛が生じます。進行すると母指付け根部分が腫脹し、母指が開きにくくなり、母指の指先の関節(IP関節)が曲がり、「白鳥の首」変形が生じてしまいます。
母指の付け根のCM関節のところに腫脹があり、さらには押すと疼痛があり、母指を捻るようにすると疼痛が増強するような場合には、母指CM関節脱臼が疑われますので、医師の診断を受ける必要があります。脱臼、亜脱臼の有無はレントゲン撮影で調べることができます。
治療としては、消炎鎮痛剤入りの貼り薬を貼り、CM関節保護用の軟性装具を付けるか、固めの包帯を母指から手首にかけて8の字型に巻いて動きを制限します。
痛みが強く、脱臼を伴う高度の関節の変形や母指の白鳥の首変形が見られる時には、関節固定術や大菱形骨の一部を切除して靱帯を再建する切除関節形成術などの手術が必要になることもあります。
母指CM関節脱臼に関しては、手術に至らない程度のものでも、母指の可動域制限を残すことがありますが、可動域制限が2分の1以下にはならないことが多いのです(2分の1以下なら後遺障害等級10級7号)。このような場合には、後遺症を残しながら、後遺障害等級認定がなされないという結果になってしまいます。
2-3-11 クロスフィンガー
骨折の生じた指が、となりの指の下側に潜り込むことをクロスフィンガーと言います。
一般的には中手骨の骨折部が回旋した状態で骨癒合したことが原因であり、これに関してはリハビリ等で修復することはできず、骨切り術での対応がなされます。
骨切り術とは、一度癒合した骨を再骨折させ、指を曲げたときに重ならない位置に整複して、ミニプレートなどで固定する手術です。
クロスフィンガーにおける後遺障害についてですが、手の専門医の骨切り術でクロスフィンガーが矯正されれば、後遺障害を残しません。また、クロスフィンガーによる後遺障害は、等級認定表に定めがありません。
手指の後遺障害は、手指の欠損もしくは用廃、手関節の機能障害が規定されているだけです。
したがって、クロスフィンガーの症状が残った場合、他の後遺障害に準じて等級の認定を求めることになります。そこで、クロスフィンガーにより、日常・仕事上でどのような支障があるのかということを、丹念に証明していかなければなりません。
一例をご紹介しますが、ある被害者の方は、事故により挫滅骨折をし、それが原因で人差し指がクロスフィンガーとなっていましたが、主治医の判断では骨切り術を実施しても、必ず元通りになるとは言えないとの所見でした。そこで、手術は断念することにし、後遺障害診断書には、「挫滅的な骨折の状況からクロスフィンガーを残したものである」旨の記載がなされました。
その被害者の方は、建築設計事務所に勤務し、CADを使用して設計をしていたため、人差し指のクロスフィンガーは致命的でした。その作業の様子をビデオ撮影し、疼痛と作業効率の低下が認められ、結果として、後遺障害等級12級13号が認定されました。
2-3-12 手指の後遺障害等級認定の基準
1)手指の用廃
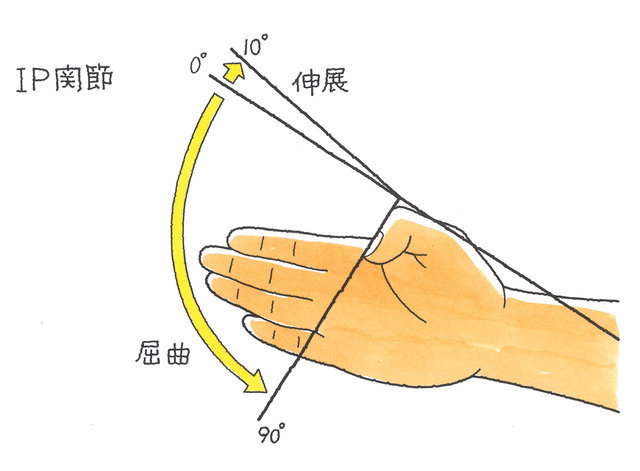
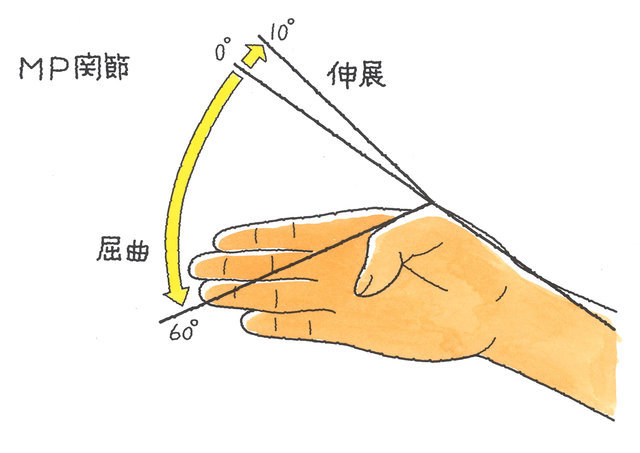
手指の関節は、親指については、指先に近い方からIP、MP関節、親指以外の手指については、指先に近い方からDIP、PIP、MP関節といいます。以下、手指に傷害が残った場合の後遺障害等級についてご説明します。
手指の機能障害による後遺障害等級 | |
4級6号 | 両手の手指の全部の用を廃したもの、 指の末節骨の長さの2分の1以上を失ったもの、中手指節関節または近位指節間関節(親指では指節間関節)に著しい運動障害を残したもの(「著しい運動障害」とは運動可動域が健側(正常側)の2分の1以下に制限されたものを言います) |
7級7号 | 1手の5の手指または親指を含み4の手指の用を廃したもの、 |
8級4号 | 1手の親指を含み3の手指の用を廃したものまたは親指以外の4の手指の用を廃したもの、 |
9級13号 | 1手の親指を含み2の手指の用を廃したものまたは親指以外の3の手指の用を廃したもの、 |
10級7号 | 1手の親指または親指以外の2の手指の用を廃したもの、 |
12級10号 | 1手の人差し指、中指または薬指の用を廃したもの、 |
13級6号 | 1手の小指の用を廃したもの、 |
14級7号 | 1手の親指以外の手指の遠位指節間関節を屈伸することができなくなったもの、 |
手指の全部の用を廃したものとは、親指ではIP関節より先、その他の指ではPIP関節より先の2分の1以上を失ったもの、または、親指ではIP・MP関節、その他の指ではPIP・MP関節のいずれかが正常可動域の2分の1以下に制限されたものを言います。両手であれば後遺障害等級4級6号が、片手であれば後遺障害等級7級7号が認定されます。
①親指
部位 | MP関節主要運動 | IP関節主要運動 | 他の主要運動 | ||||||
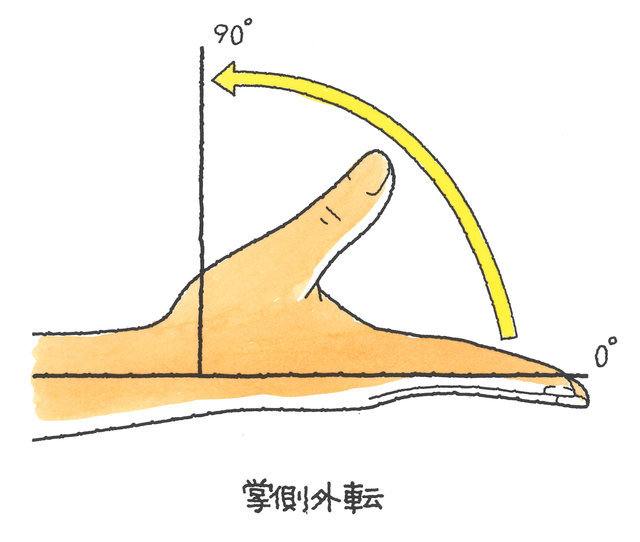
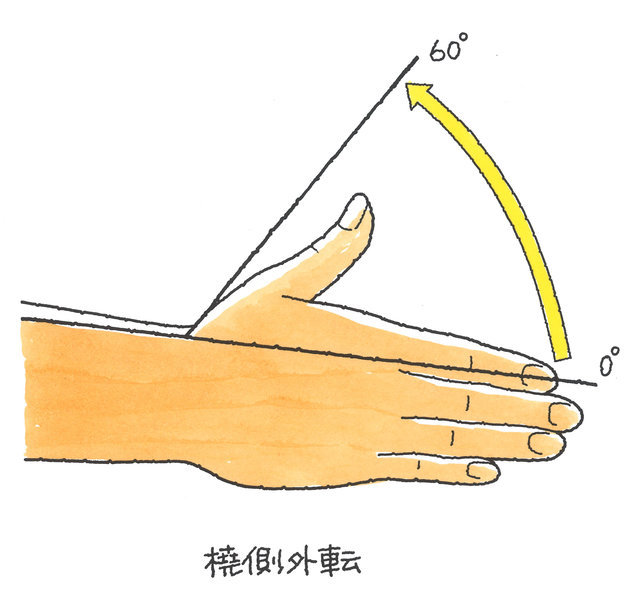
親指 | 屈曲 | 伸展 | 合計 | 屈曲 | 伸展 | 合計 | 橈外転 | 掌外転 | 合計 |
正常値 | 60° | 10° | 70° | 80° | 10° | 90° | 60° | 90° | 150° |
用廃 | 30° | 5° | 35° | 40° | 5° | 45° | 30° | 45° | 75° |
②その他の指
部位 | MP関節主要運動 | PIP関節主要運動 | ||||
手指 | 屈曲 | 伸展 | 合計 | 屈曲 | 伸展 | 合計 |
正常値 | 90° | 45° | 135° | 100° | 0° | 100° |
用廃 | 45° | 25° | 65° | 50° | 0° | 50° |
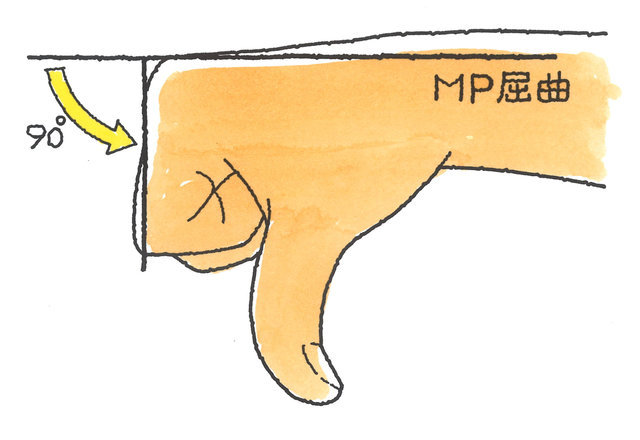
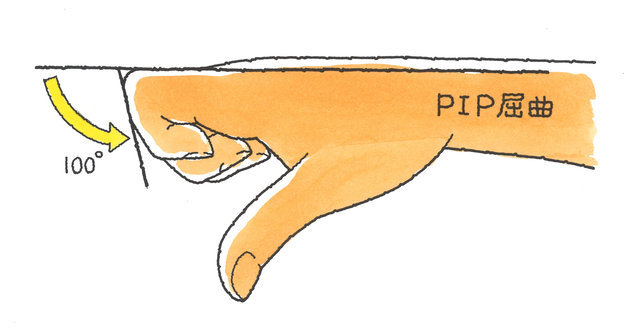
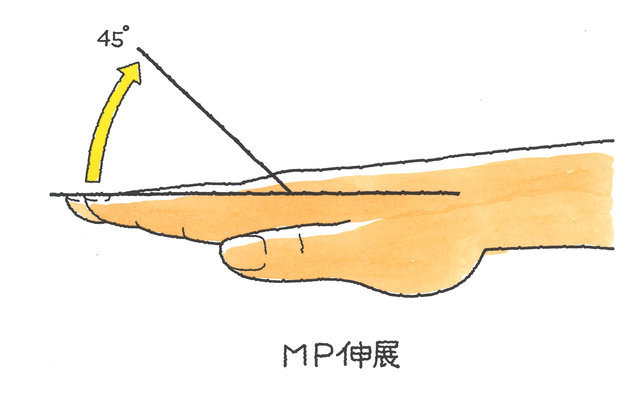
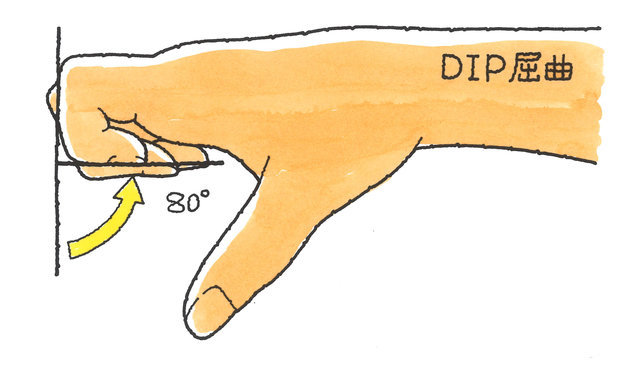
手指の機能障害に伴う後遺障害は、MP及びIP関節が対象で、どちらかの関節可動域が、健側(正常側)に比べて2分の1以下にならない限り「用廃」とはならず、その場合、後遺障害等級は非該当となってしまいます。DIP関節に関しては、全く屈伸できない状態で14級7号となります。
2-3-13 手指の後遺障害等級のポイント
通常、手指の専門外の開業医では、靱帯や腱損傷の知識に乏しいことが多く、これらについて元からあまり関心を示しません。骨折の発見ということに関しては真剣ですが、レントゲン撮影による画像診断では骨折は発見できても、靭帯や腱の損傷は見落とすことが多いのです。
そこで、CTやMRIを積極的に撮影すればいいのですが、専門外の医師の場合、進んでそこまでやってくれることは通常ありません。
結果的に、「突き指なら、しばらく、様子を見ましょう」といった感じで放置されてしまい、カルテに自覚症状の記載を残すことも稀な状況となっているのです。
さらに被害者の方にとって悪いことに、靭帯や県の損傷の場合、受傷直後ではそれほどでもないのに、時間の経過とともに、関節等のズレや不安定性が増強し、痛みや運動制限が強くなってくるのです。損保料率機構調査事務所は、等級の審査において、受傷直後からの症状の一貫性を重視していますので、時を追って、だんだん重症化するものは、疑いの目で見られてしまいがちです。
上記のような問題を解決するためには、受傷2ヵ月以内に専門医を探し出して受診することです。専門医の優れた手術や治療がなされれば、多くの場合、後遺障害を残すこともなく治療が完了します。もっとも、残念ながら、不可逆的な損傷で後遺障害を残すこともあります。
そうであっても、専門医による早期の診断を受けることによって、ダラダラと治療を続けることなく、早期社会復帰が実現できることは間違いありません。しかしながら、現実には、このようにスムーズに事は進んでいきません。
漫然と開業医による治療を続け、保険会社から治療打ち切りの催促を受けるにおよんで、やっと重い腰を上げる被害者の方が圧倒的多数です。受傷から5、6ヵ月も経過していれば、専門医を受診して手術を受けても外傷は陳旧化しており、劇的な改善は得られないことが多いのです。他方、後遺障害認定に関しても、交通事故との因果関係を立証することが困難になっており、多くの場合、後遺障害「非該当」という結論になってしまいます。
このように、手指の機能障害では、後遺障害認定基準が相当に厳しいという事実があります。これはとても残念なことですが、これが現実となっています。そこで、とにかくできるだけ早期に手指の専門医の受診を受けるように心がけてください。
2-3-14 手指の欠損について
(1)手指の再接着
下の表のように、手指に欠損が生じれば、後遺障害等級が認定されますが、可能な限り、切断されてしまった指を再接着できることが望ましいのは当然です。
鋭利な刃物のようなもので、スパッと切り落とした切断では、血管や神経の切り口も綺麗で、再接着の成功率は高いのですが、それに比べ、何かに巻き込まれ指肢を切断してしまった場合は、血管も神経もズタズタになっており、再接着の成功率は極めて低くなります。
切断した指の保存も重要で、これを氷詰めにして病院に持っていったときは24時間以内、氷詰めにしない常温では、およそ6時間以内であれば、再接着の成功率が高いというデータがあります。また、切断肢の止血時間も、再接着には重大な影響があります。
したがって、交通事故によって手指を切断してしまった場合には、まずは、切断した指を冷やして保存し、早急に病院で方向手術を受けることが重要です。
手指の欠損障害による後遺障害等級 | |
3級5号 | 両手の手指の全部を失ったもの (母指にあっては指節間関節、その他の指にあっては近位指節間関節以上を失ったもの) |
6級8号 | 1手の5の手指または親指を含み4の手指を失ったもの |
7級6号 | 1手の親指を含み3の手指を失ったものまたは親指以外の4の手指を失ったもの |
8級3号 | 1手の親指を含み2の手指を失ったものまたは親指以外の3の手指を失ったもの |
9級12号 | 1手の親指または親指以外の2の手指を失ったもの |
11級8号 | 1手の人差し指、中指または薬指を失ったもの |
12級9号 | 1手の小指を失ったもの |
13級7号 | 1手の親指の指骨の一部を失ったもの、 「1指骨の一部を失った」とは、1指骨の一部を失ったことがレントゲン撮影によって明確であるもの、及び、遊離骨片が認められるものをいう。 ただし、手指の末節骨の長さの1/2以上を失った場合は、手指の用を廃したものとなる。 |
14級6号 | 1手の親指以外の手指の指骨の一部を失ったもの、 |
(2)手指の機能
手指は親指、人差し指、中指、環指(薬指)、小指の5本で構成されています。機能的な面で一番大切なものは親指です。親指は手指全体の機能の40%を占めるとされており、これを失うと後遺障害等級も9級12号が認定されます。次に大事なのは、小指と言われています。ただし、手指の欠損による後遺障害等級では、小指の欠損だけが12級9号とされています(人差し指、中指、環指の欠損は11級8号となります)。
(3)欠損とは
「手指を失ったもの」とは、親指では、指節間関節(IP関節)から先、その他の指では、近位指節間関節(PIP関節)から先を失ったものをいいます。親指以外の手指について、遠位指節間関節(DIP関節)から先を失っても、14級6号が認定されるに過ぎません。DIP関節より先の2分の1以上を失っていれば、14級6号が認定されます。
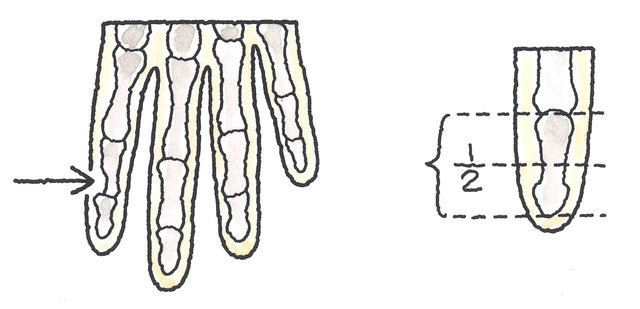
(4)手指の欠損における後遺障害のポイント
症状固定時期について言えば、切断の場合、非可逆的損傷ですから受傷から6ヵ月を待つ必要はありません。基本的には、切断肢の断端形成が完了し、幻肢痛が改善したときが、症状固定のタイミングとなります。
ここで、断端形成とは、切断端を皮膚で覆う形成術のことです。そして、幻肢痛とは、手指を切断することで、存在しないはずの部分に痛みを感じることです。切断患者の多くに、その症状が認められています。