無料相談実施中
お気軽にお問合せください
お気軽にお問合せください
03-3551-1590
6.頭部外傷
- 6-2 高次脳機能障害
- 6-2-1 髙次脳機能障害認定の三要件
- 6-2-2 頭部外傷:脳挫傷
- 6-2-3 頭部外傷:急性項膜外血腫
- 6-2-4 頭部外傷:頭蓋骨陥没骨折と外傷性てんかん
- 6-2-5 頭部外傷:びまん性軸索損傷
- 6-2-6 頭部外傷:脳挫傷
- 6-2-7 頭部外傷:外傷性くも膜下出血
- 6-2-8 頭部外傷:外傷性脳室内出血
- 6-2-9 頭部外傷:急性硬膜下血腫
- 6-2-11 頭部外傷:慢性硬膜下血腫
- 6-2-12 頭部外傷:複合事例
6-1 頭部の構造
交通事故により意識障害を伴うような頭部外傷を負った場合、高次脳機能障害などの重度の後遺障害が残ってしまうことがあります。本項目では、個々の頭部外傷のご説明の前に、頭部(頭蓋骨と脳)の構造や役割についてご説明します。
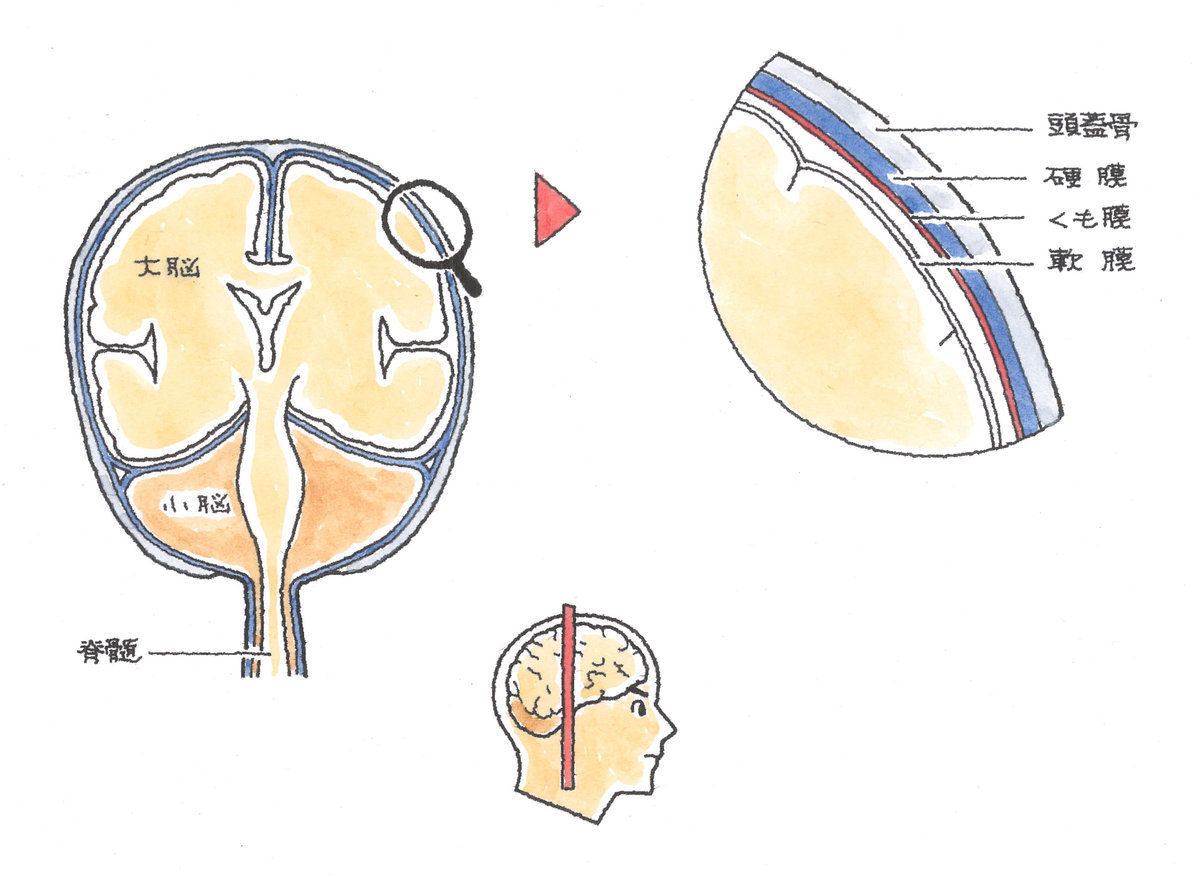
①硬膜
硬膜は、頭蓋骨の内面に張りついている丈夫でシッカリした結合組織の膜です。また硬膜は、左右の大脳半球の間にくびれ込んだ大脳鎌(だいのうかま)や、大脳と小脳の間に小脳テントというひだを形成して、脳の位置を保っています。
②クモ膜
クモ膜は、硬膜と軟膜の間にあり、透明で、薄く弱い細かな結合組織の線維からなる膜で、ピンセットでつまむと破れてしまうほどです。軟膜との間には、クモ膜下腔という繊維性のネット状の空間があり、脳脊髄液で満たされています。このすき間に出血が起こるとクモ膜下出血になります。
③軟膜
軟膜は、脳の表面に張りついている透明な膜です。脳の表面そのものですから、はがすことはできません。上記のように、くも膜と軟膜の間にあるすき間は、無色透明の脳脊髄液で満たされています。
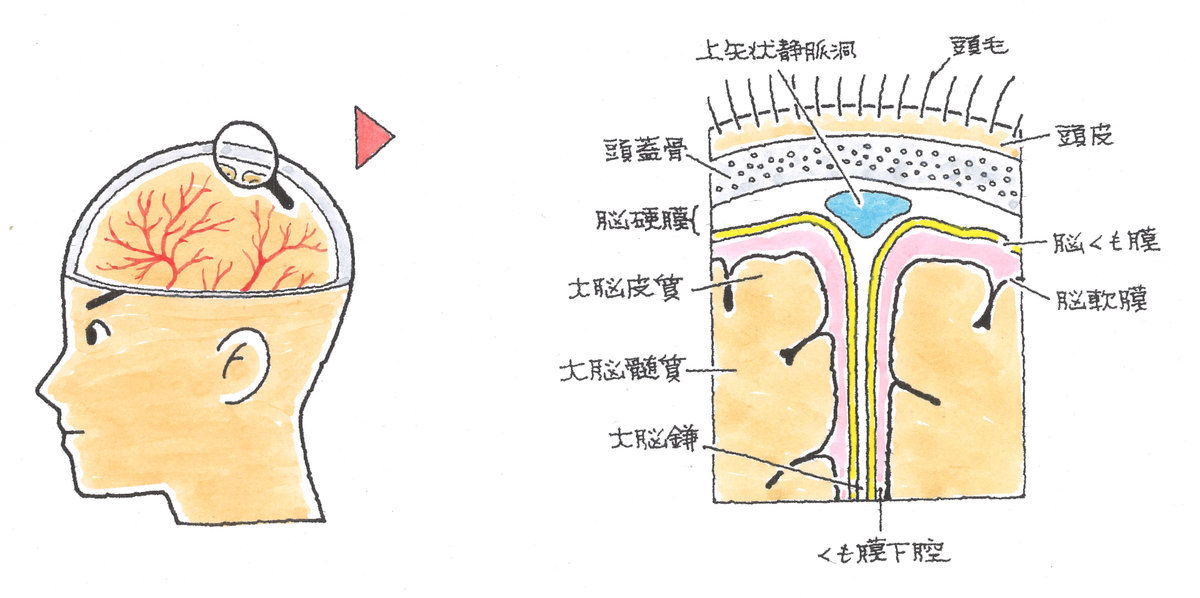
④脳脊髄液
脳は脳幹部分を通じて脊髄とつながっていますが、脳と脊髄は脳脊髄液の中に浮かんでいます。この脳脊髄液は、脳の内部にある脳室の中の脈絡叢(みゃくらくそう)というところで作られており、外部からの衝撃を吸収する、脳と脊髄の新陳代謝を調節するなどの役割を果たしています。
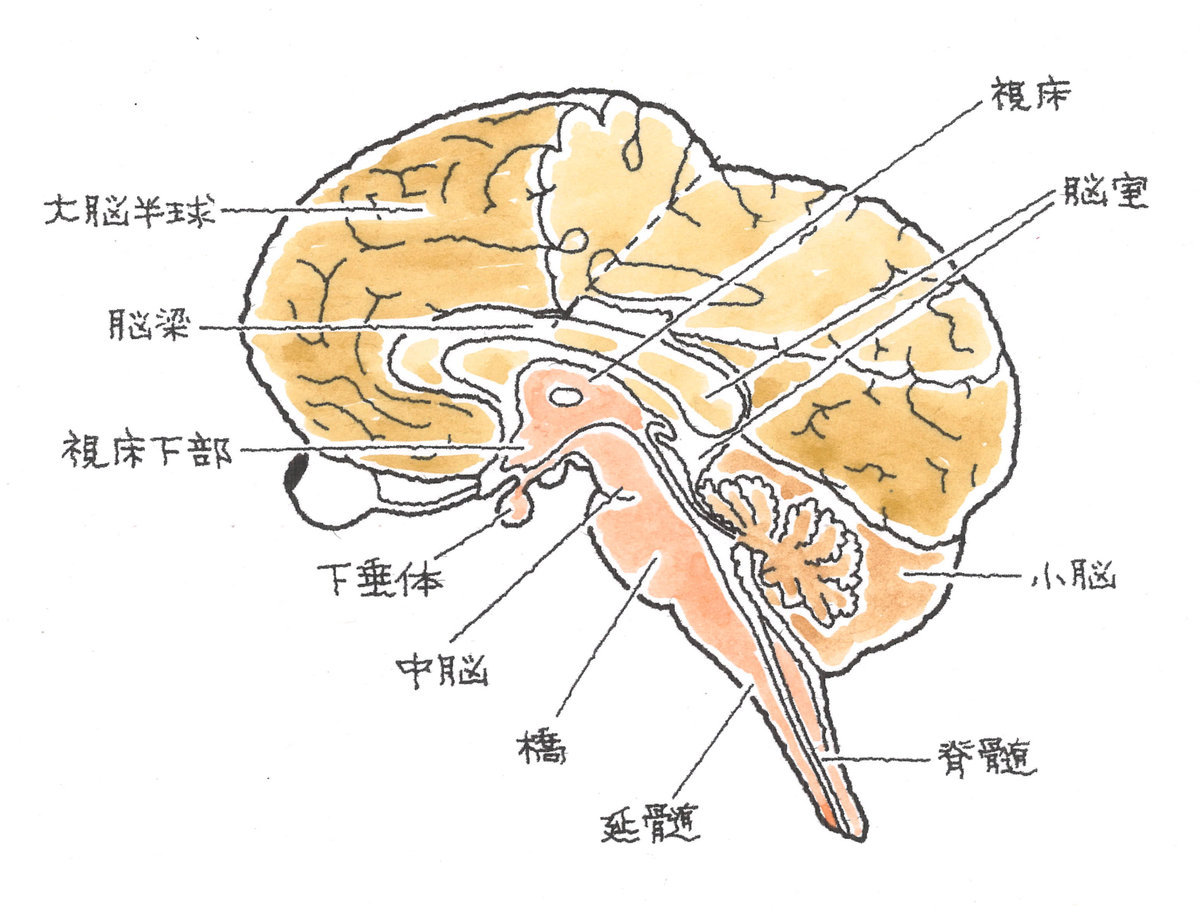
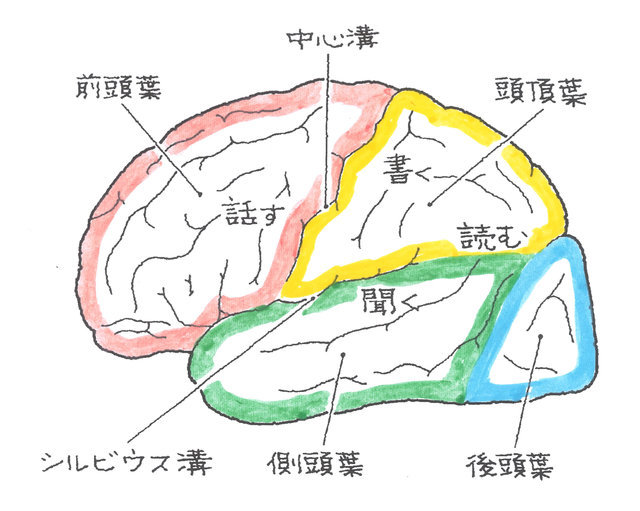
脳は、大きく分けると、大脳、小脳、脳幹の3つの部分で構成されています。最上部の大きい部分が大脳で、その後ろの下部に小脳があり、大脳と小脳に包まれた脳の中心部分が脳幹です。脳幹は、さらに、中脳、教、延髄に分けられます。
大脳の表面には神経細胞の集まった皮質があり、これを大脳皮質と言います。大脳皮質は、前頭葉、側頭葉、頭頂葉、後頭葉に分けられ、それぞれ異なる機能を有しています。各脳の役割を図・表にすると以下のようになります。
6-2 高次脳機能障害
6-2-1 髙次脳機能障害の三要件
頭部外傷による高次脳機能障害の後遺障害等級認定においては、以下の点がポイントとなります。
・頭部外傷後の意識障害、もしくは健忘症あるいは軽度意識障害が存在すること(要件1)
・頭部外傷を示す傷病名が診断されていること(要件2)
・上記の傷病名が、画像で確認できること(要件3)
以下に、これらの要件についてご説明します。
【要件1】
初診時に頭部外傷の診断があり、
①当初の意識障害(半昏睡~昏睡で開眼・応答しない状態:JCSが3~2桁、GCSが12点以下)が少なくとも6時間以上続いていることが確認できること、又は、
②健忘あるいは軽度意識障害(JCSが1桁、GCSが13~14点)が少なくとも1週間以上続いていることが確認できること
JCSとは、ジャパン・コーマ・スケールの略で、3-3-9度方式ともいい、日本で最も普及している意識障害の評価方法です。一方、GCSとは、グラスゴー・コーマ・スケールの略で、国際的に使用される意識レベルの評価指標です。それぞれ、以下の表を用いて評価を行います。
意識障害 JCS | |
Ⅰ覚醒している (1桁の点数で表現) | 0 意識清明 1(Ⅰ-1)見当識は保たれているが意識清明ではない 2(Ⅰ-2)見当識障害がある 3(Ⅰ-3)自分の名前・生年月日が言えない |
Ⅱ刺激に応じて一時的に覚醒する (2桁の点数で表現) | 10(Ⅱ-1)普通の呼びかけで開眼 20(Ⅱ-2)大声で呼びかける、強く揺するなどで開眼 30(Ⅱ-3)痛刺激を加えつつ、呼びかけを続けると辛うじて開眼 |
Ⅲ刺激しても覚醒しない (3桁の点数で表現) | 100(Ⅲ-1)痛みに対し払いのけるなどの動作をする 200(Ⅲ-2)痛刺激で手足を動かす、顔をしかめたりする 300(Ⅲ-3)痛刺激に対して全く反応しない |
この他、R(不穏)、I(糞便失禁)、A(自発性喪失)などの付加情報をつけてJCS200-Iなどと表します。
乳幼児意識レベルレベルの点数評価 JCS | |
Ⅰ刺激しないでも覚醒している (1桁の点数で表現) | 1あやすと笑う。ただし不十分で声を出して笑わない 2あやしても笑わないが視線は合う 3母親と視線が合わない |
Ⅱ刺激すると覚醒する (2桁の点数で表現) | 10飲み物を見せると飲もうとする。 あるいは乳首を見せればほしがって吸う 20呼びかけると開眼して目を向ける 30呼びかけを繰り返すと辛うじて開眼する |
Ⅲ刺激しても覚醒しない (3桁の点数で表現) | 100痛刺激に対し、払いのけるような動作をする 200痛刺激で少し手足を動かす、顔をしかめたりする 300痛刺激に対して全く反応しない |
GCS E○+V○+E○=合計○点と表現 正常は15点満点、深昏睡は3点、点数は小さいほど重症 | |
開眼機能E (Eyeopening) | 4自発的に、または普通の呼びかけで開眼 3強く呼びかけると開眼 2痛刺激で開眼 1痛刺激でも開眼しない |
言語機能V (Verbalresponse) | 5見当識が保たれている 4会話は成立するが見当識派が混乱 3発語は見られるが会話は成立しない 2意味のない発声 1発語みられず |
運動機能M (Motorresponse) | 6命令に従って四肢を動かす 5痛刺激に対して手で払いのける 4指への痛刺激に対して四肢を引っ込める 3痛刺激に対して緩徐な屈曲運動 2痛刺激に対して緩徐な伸展運動 1運動みられず |
健忘については、以下のように分類されます。
PTA(外傷性健忘) | |
重症度 | PTAの持続 |
わずかな脳振盪 | 0~15分 |
軽度の脳振盪 | 1.5~1時間 |
中程度の脳振盪 | 1~24時間 |
重度の脳振盪 | 1~7日間 |
非常に重度な脳振盪 | 7日間以上 |
JCSは3桁が重度の意識障害で、GCSは点数が低いほど重度な意識障害ということになります。
【要件2】
要件の二つ目は頭部外傷を示す傷病名が診断されていることですが、頭部外傷を示す傷病名としては以下のものがあります。
頭部外傷の傷病名 | |
脳挫傷 | 急性硬膜外血腫 |
びまん性軸索損傷 | 急性硬膜下血腫 |
びまん性脳損傷 | 外傷性くも膜下出血 |
外傷性脳室出血 | 低酸素脳症 |
【要件3】
要件の三つ目は、上記の傷病名が、画像で確認できることですが、これについては、傷病ごとに別の項目でご説明します。
高次脳機能障害における後遺障害のポイント
1)上記の要件の中では、意識障害所見が最も重要となります。
事故直後の意識障害のレベルが後遺障害等級認定においては重視されます。というのも、後遺障害等級認定においては、まず、「脳外傷」があるということが前提ですが、神経外科医は、MRI等の画像所見でびまん性軸索損傷等の脳外傷の所見が得られなくても、意識障害のレベルからそれらの傷病の存在を推定し、診断するからです。
しかしながら、現実には軽度の意識障害や健忘などは医師に見逃されることが多く、実態に反して、3、4日で意識清明とされてしまうと、この後、どのように具体的な症状を立証しても、高次脳機能障害の認定は入口段階で否定されてしまいます。
2)具体的な対応
被害者のご家族の方は、受傷から6時間、1週間の意識障害の経過を詳細に観察し、それを文書化して主治医に提示して、意識障害の記載を依頼されるのがよいでしょう。
すでに、間違った所見の記載がなされているときでも、その文書を示して、訂正をお願いしてください。入院期間中であれば、医師も修正に応じてくれるでしょう。医師の理解を得るには、意識障害や健忘のエピソードをできるだけ具体的に説明することが重要です。
また、傷病名に関しては、これを正しく理解をすることが重要です。高次脳機能障害に特有の、記憶喪失、記憶回路の損傷、遂行機能の障害、失語、聴覚、嗅覚の脱失、言語理解や認知の低下などは、全て、傷病名と関連があります。
高次脳機能障害の程度の判断においては、上記の認知障害、記憶障害、行動障害の程度が問題となりますが、傷病名を理解していれば、被害者の方のこれらの症状に関しても、より確実に読み取ることができます。
つまり、傷病名を理解することは、被害者の方を正しく理解することにつながるのです。これによって、被害者の方が発する高次脳機能障害の症状を見逃さず、正しく高障害等級認定に反映させることができます。
6-2-2 頭部外傷:脳挫傷
高次脳機能障害による後遺障害等級認定がなされるためには、頭部外傷(脳外傷)を示す傷病名が診断書に記載されることが必要であると申し上げましたが、そのうちのひとつが「脳挫傷」です。
脳挫傷とは、頭部に強い打撃などの衝撃を受けた際に頭蓋骨内部の脳実質まで器質的に損傷し、断裂や浮腫、出血などが生じた状態をいいます。
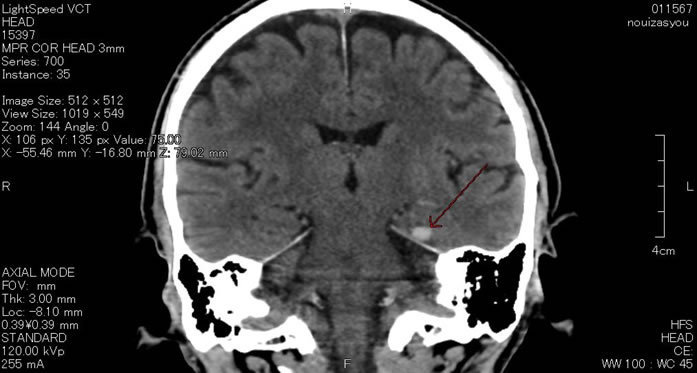
下のCT画像では、中央部右側の白い○印のところが脳挫傷を生じた部分です。この画像は、バイク運転中に自動車と出合い頭に衝突した方のもので、左顔面部を強打し、左下顎骨骨折(ひだりかがくこつこっせつ)、左頬骨骨折(ひだりきょうこつこっせつ)となり、左下からの突き上げる衝撃で、左側頭葉に局在性の脳挫傷を来したものです。
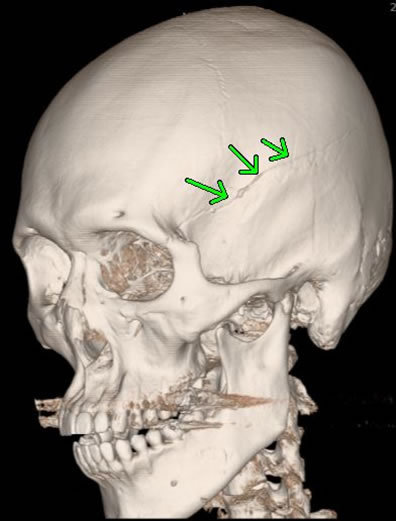
上の頭蓋骨は、CTの3D画像で骨折線が確認できます。
上の画像の脳断面で、白く見えるのが脳挫傷の箇所となります。
6-2-3 頭部外傷:急性硬膜外血腫
急性硬膜外血腫(きゅうせいこうまくがいけっしゅ)とは、頭蓋骨と、頭蓋骨の内側で脳を包んでいる硬膜の間に出血が生じ、これがたまって血腫になったものです。
硬膜には動脈(中硬膜動脈)と静脈(静脈洞)が存在しており、これらの血管が出血源となります。急性硬膜外血腫の発生頻度は、全頭部外傷の1~3%、致命的頭部外傷の5~15%程度です。
画像左側に凸レンズ状に白く広がっているのが急性項膜外血腫となります。
症状の経過は必ずしも血腫の大きさとは関係がなく、出血部位や出血する速度と関係すると考えられています。例えば、側頭部に血腫が発生するものでは、意識障害よりも瞳孔不同が先行する傾向にあり、また出血速度が速いものでは急激に意識障害が進行します。
受傷後の経過としては、脳損傷を合併しているかどうかによって異なります。脳損傷を合併していない場合には、血腫の増大とともに症状が悪化するのに対し、合併する例では通常受傷直後より意識障害が出現します。
予後については、脳損傷が合併しているかどうかによって大きく異なります。脳損傷が合併しない場合には、血腫さえ除去できれば予後は良好ですが、脳損傷が合併する場合には、脳損傷の程度により予後が決定されることになります。
したがって、傷病名が急性硬膜外血腫のみにとどまり、大きな意識障害を伴わないものは、高次脳機能障害を残すことはありません。
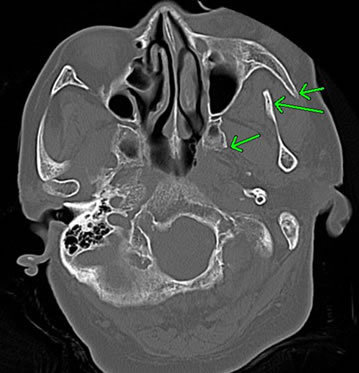
6-2-4 頭蓋骨陥没骨折と外傷性てんかん
交通事故による頭部外傷により、「外傷性てんかん」を発症することがあります。
外傷性てんかんは、脳の損傷した部分から異常な電気信号が発せされ、周辺の正常な脳神経細胞までもが勝手に過剰興奮するようになって発症するものと考えられています。
一般的に、頭蓋骨骨折や脳挫傷を受傷された方については、外傷性てんかんの予防的措置として、一定期間、抗痙攣剤が投与されますが、ほとんどのケースで外傷性てんかんを発症することはありません。全体としては、頭部外傷全体では、約5~10%程度の確率で外傷性てんかんを発症しています。
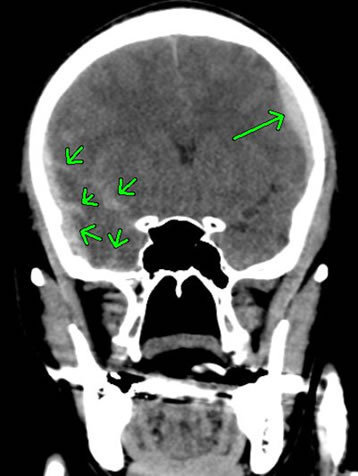
しかしながら、頭蓋骨陥没骨折後に限っては、外傷性てんかんが比較的高頻度で発症します。
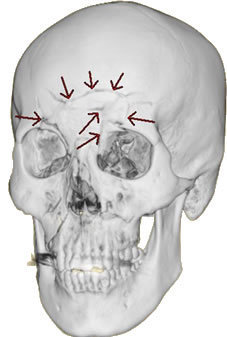
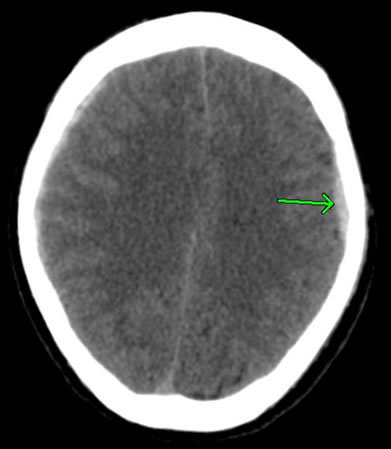
右図は、前頭骨の陥没骨折を示したものです。右図の矢印の箇所が陥没している部分です。
外傷性てんかんにより発作が起きますが、この発作には、手足を強直させる強直性痙攣、ガタガタと手足の屈伸を繰り返すように動かす間代性痙攣、あるいは両者を合わせた強直間代性痙攣があり、これらをてんかん性痙攣のうち全般発作といいます。
このような全身に痙攣発作が見られるてんかん性痙攣のほか、痙攣が一部の筋肉にとどまる部分発作(焦点発作)や、痙攣が一部の筋肉にはじまり、それが全身に広がる場合などがあります。
さらに、異常な電気的興奮が広く両側の大脳に伝播すると意識障害をきたします。全身性の痙攣発作のあとは眠りに入ることも多く、痙攣後に精神混乱をきたしたり、頭痛を訴えることなどもあります。全身性の痙攣発作の際には、尿失禁、口から泡を吹く、白目をむくなどの症状を伴うことがあります。
外傷性てんかんは難治性であり、治療方法としては、発作を抑える抗痙攣剤の内服、つまり、薬物療法が基本となります。
内服で発作を抑えられないケースでは、発作焦点となっている脳の部分切除がなされることもありますが、このケースでも、術後は長期にわたる薬物療法が続けられます。
6-2-5 びまん性軸索損傷
頭部外傷における傷病名のうち、重症度が高いのが「びまん性軸索損傷」です。
びまん性軸索損傷(DAI:diffuse axonal injury)とは、脳にある軸索という神経細胞の一部が広範囲に渡って損傷した状態をいい、6時間以上の意識消失を起こすのが特徴といえます。そして、びまん性軸索損傷と診断された場合には、相当に深刻な後遺障害が予想されます。
下のMRI画像(T2スター)が、交通事故によりびまん性軸索損傷となった方のものです。
頭頂部から頭蓋底に至る24枚のMRI画像の内の6枚目に映し出されたもので、前頭葉、両側頭葉に点在する黒点は、びまん性軸索損傷の部位を示しています。これを見ると、脳表面の広範囲に点状出血をしていることが分かります。
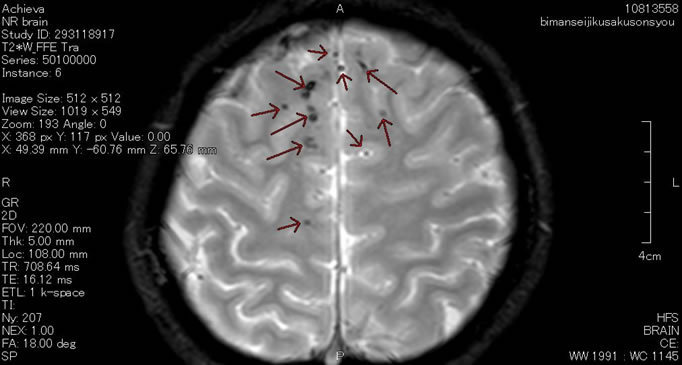
頭部に回転性の外力が加わると、脳の神経細胞の線維、つまり軸索が広範囲に断裂し、機能を失うと考えられています。つまり、びまん性軸索損傷が存在しているということ自体が、高次脳機能障害であるといえます。
一般に頭部外傷といえば、脳挫傷、急性硬膜下血腫、外傷性くも膜下出血などを思い浮かべますが、これらの局所性脳損傷では、基本的に挫滅した部分の脳の機能が失われるだけであり、重篤な後遺障害、認知障害を残すことは、比較的少ないと言えます。
これに対し、びまん性軸索損傷の場合には、脳全体がダメージを受けていると言えるのであり、重篤な後遺障害を残す可能性が高くなるのです。
上記画像の例では、頭蓋骨骨折や脳挫傷はありませんでしたが、広範囲の点状出血に伴う軸索損傷があり、遂行機能障害、失語、記憶、聴覚や嗅覚、言語理解、認知の領域で、脳は大部分の機能を喪失しています。実際に、後遺障害等級3級3号が認定されています。
冒頭で述べたとおり、びまん性軸索損傷では、受傷直後から意識を喪失しています。脳神経外科の臨床では、頭部外傷のうち、受傷直後から6時間を超える意識消失が認められるときは、びまん性軸索損傷と診断がなされています。
脳の表面に大きく広がる点状出血はCTや通常のMRIで捉えられないことが多く、明らかな脳組織の挫滅、脳挫傷や血腫が認められない場合であっても、意識障害が長時間にわたるときは、医師としては、脳の細胞レベルの損傷が広範囲に生じたために意識障害が発生していると推定して、びまん性軸索損傷と診断するのです。
頭部MRIのDWI、SWIの撮影方法を用いれば、神経細胞の軸索断裂に伴う微小な出血や浮腫(むくみ)が確認できることもありますが、これも、受傷後、3日以内の早期の撮影に限られます。
このような場合でも、損保料率機構調査事務所は、後遺障害等級の認定において画像所見を求めます。そこで、症状固定段階のMRI撮影(T2スター)を行い、びまん性軸索損傷の画像所見を得ることが後遺障害等級認定においては重要になります。
6-2-6 脳挫傷
脳挫傷とは、頭部に強い打撃などの衝撃を受けた際に頭蓋骨内部の脳本体まで器質的に損傷(断裂や浮腫、出血など)が生じた病態のことをいいます。
また、頭部への外傷では、外傷を受けた側の脳が局所的に障害を受ける一方で、衝撃が加わった部位と反対側の脳表面において広範囲にわたって、脳挫傷や脳内出血などの脳損傷を発症することがあります。これを対側損傷(コントラクー損傷)といい、ぶつけた直下の外傷を直撃損傷(クー損傷)といいます。
これは外力によって慣性力がついた柔らかい脳が硬い頭蓋骨に内側からぶつかって広範囲に挫滅するためと考えられます。特に、後頭部への衝撃に際して前頭葉や側頭葉に脳損傷を生じることが多いと報告されています。
上記のCTは、直接の外傷を前頭部に受けた方のものですが、これにより前頭葉左側部の頭蓋骨骨折+脳挫傷(左写真)となり、さらには、その対角線上の右後頭部にも脳挫傷を発症しています(右写真)。
コントラクー外傷では、びまん性軸索損傷を伴うことも多く、重度な意識障害のあるときは、その可能性を疑い、MRI(T2スター)撮影など精査をしなければなりません。
6-2-7 外傷性くも膜下出血
脳は、3層(外側から硬膜、くも膜、軟膜)からなる髄膜に包まれています。そして、くも膜と軟膜の間には脳脊髄液が循環していて、その部分をくも膜下腔といいます。
外傷性くも膜下出血とは、交通事故などで頭を強く打ったことなどによって、このくも膜下腔の部分に出血が起き、脳脊髄液中に血液が混ざった状態のことをいいます。
一般的なくも膜下出血は、脳動脈瘤の破裂を原因としてくも膜下に出血が生じるものですが、これとは異なるものであり、外傷を原因とした出血の場合に、外傷性くも膜下出血と診断されます。
上の図の場合、矢印で示した部分がくも膜下出血を起こしている部分です。
外傷性くも膜下出血の症状としては、激しい頭痛、吐き気や嘔吐、意識障害などが表れます。その程度はくも膜下腔での出血量と相関があると考えられ、出血量が多い場合にはこれらに加えて意識障害や半身麻痺、言語障害といった症状が表れることもあります。
くも膜下出血を手術で取り除く効果はほとんどないため、手術は通常行われません。出血は自然に吸収されます。ただし、くも膜下出血だけでなく頭蓋内圧亢進(ずがいないあつこうしん)といって、脳挫傷によって頭蓋骨の内側の圧が高まっている状態となっている場合には、それに対する治療が行なわれることになります。
予後は合併する脳挫傷やびまん性軸策損傷の有無と程度によります。また、くも膜下出血を起こしてから3日目から2-3週間までの間に、脳血管攣縮(のうけっかんれんしゅく)という、脳の血管が収縮して血液の流れが悪くなることがあります。これにより、意識状態が悪くなったり、手足のマヒや言語障害が悪化したりします。 脳血管攣縮はその程度によって症状は様々で、軽い人は無症状であり、ひどくなると脳梗塞を起こして死に至ることもあります。
さらには、血液の流出により脳脊髄液の流れが滞って、あとから外傷性正常圧水頭症をきたすことも予想されます。
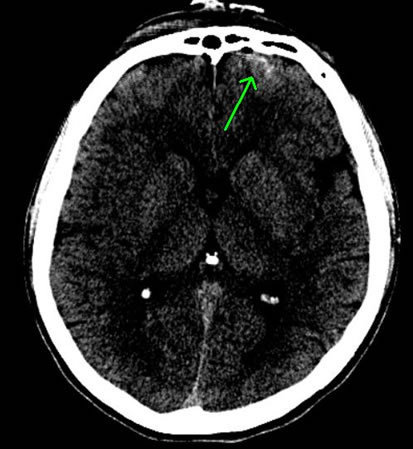
6-2-8 外傷性脳室内出血
脳の中心部には脳室と呼ばれる空洞がありますが、頭部外傷によりこの脳室内に出血したものを外傷性脳室内出血といいます。
外傷性脳内出血の場合、脳組織の挫滅(脳挫傷)とともに脳室の壁などが損傷を受け、そこからの出血が脳室内に溜まることにより脳室内出血に至ります。
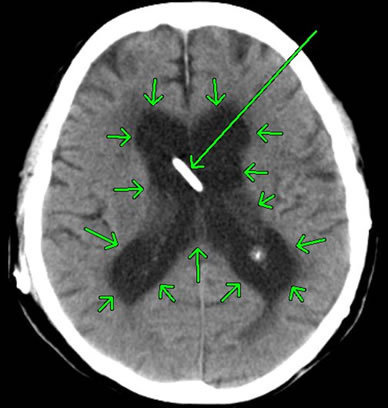
上図は、脳室内出血を発症した方のCT画像です。中央部の白く細長い像は、脳室内出血を抜き取るドレーンチューブです。
脳室は脳脊髄液で満たされており、その脳脊髄液はいくつかの脳室を順に流れていきます。脳室と脳室の間は非常に狭い孔や通路でつながっているので、脳室内出血によって脳脊髄液の通り道が詰まると、上流にある脳室が急速に拡大して、周囲の脳を圧迫します。これを急性水頭症といい、徐々に流れが滞り、脳室が大きくなると正常圧水頭症と診断されます。
急性水頭症では、脳室の拡大のために頭蓋骨の内圧が高まり、激しい頭痛、嘔吐、意識障害などが生じます。さらに、脳室の拡大が進むと、軟らかい脳はすきまに向かって押し出されます。この脳が押し出されることを脳ヘルニアといいます。押し出された脳は深部にある生命維持中枢である脳幹(のうかん)を圧迫し、呼吸や心臓の機能を損ない、最悪の場合、死に至ることもあります。
このような急性水頭症に対しては、早急に脳圧を下げる必要があるため、局所麻酔をかけて頭蓋骨に小さな孔をあけ、脳室にチューブを挿入し、脳脊髄液と脳室内の出血を取り除く脳室ドレナージ術が緊急に実施されることになります。
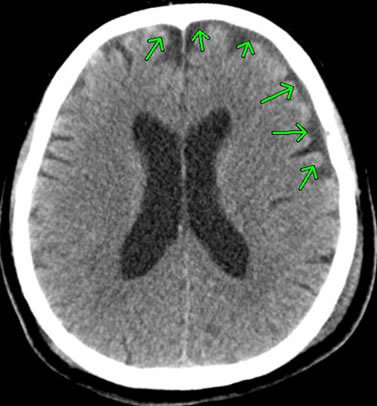
6-2-9 急性硬膜下血腫
脳は、髄膜という3層からなる膜(外側から硬膜、くも膜、軟膜)で覆われていますが、この3層の膜のうちの硬膜とくも膜の間に出血が生じて血腫(ゼリー状の血の塊)となったものを硬膜下血腫といいます。
硬膜下血腫は、急性、亜急性、慢性に分けられます。重症の頭部外傷後に急速に出血をすると、数分から数時間で症状が現れる急性硬膜下血腫や、数時間から数日かかって症状が現れる亜急性硬膜下血腫が起こります。他方、慢性硬膜下血腫は、数週間から数カ月、あるいは数年もたってから現れます。
急性硬膜下血腫は、大きく分けると2つに分類され、1つは脳挫傷を伴うもので、この挫傷部位から硬膜下へ出血します。もう1つは脳挫傷を伴わず、脳と硬膜を連絡する橋静脈の断裂によって生じるものです。交通事故による頭部外傷の場合、脳挫傷を伴うことが多いといえます。
また、脳挫傷の場合と同様、衝撃が加わった部位と反対側の脳表面において、硬膜下血腫を発症することがあります。これを対側損傷(コントラクー損傷)といい、ぶつけた直下の外傷を直撃損傷(クー損傷)といいます。
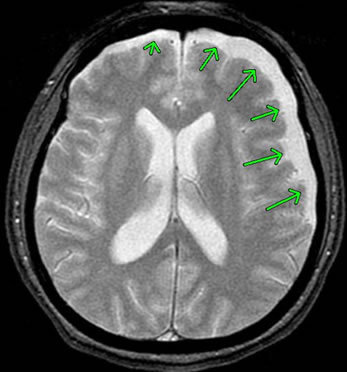
上記画像は、左側が硬膜下血腫を生じている方のCT画像で、右側がMRI画像です。いずれも画像の矢印に血腫が生じていることがわかります。
血腫による圧迫と脳挫傷のため、頭蓋内圧が亢進すると、激しい頭痛、嘔吐、意識障害などが認められます。さらに、血腫により脳が圧迫されると、軟らかい脳はすきまに向かって押し出されます。この脳が押し出されることを脳ヘルニアといいます。押し出された脳は深部にある生命維持中枢(脳幹(のうかん))を圧迫し、呼吸や心臓の機能を損ない、最悪の場合、死に至ります。
血腫の大きさと症状の程度により、緊急に開頭血腫除去術が行われます。脳神経外科のガイドラインでは、血腫の厚さが1cm以上を手術の目安としています。
脳ヘルニアが進行し、脳幹の機能が失われたときは、手術での危険が高く、開頭手術を行えないこともあり、重症例では、局所麻酔で頭蓋骨に小さな孔をあけて血腫を抜く穿頭血腫ドレナージ術が行われることがあります。
予後は、一般的に入院時の意識障害の程度に比例していますが、手術を要するような事例においては、予後はあまり良くなく、高い確率で高次脳機能障害を残し、日常生活に支障をきたします。
6-2-10 慢性硬膜下血腫
脳は、髄膜という3層からなる膜(外側から硬膜、くも膜、軟膜)で覆われていますが、この3層の膜のうちの硬膜とくも膜の間に出血が生じて血腫(ゼリー状の血の塊)となったものを硬膜下血腫といいます。硬膜下血腫は、急性、亜急性、慢性に分けられます。
重症の頭部外傷後に出血をすると、数分から数時間で症状が現れる急性硬膜下血腫や、数時間から数日かかって症状が現れる亜急性硬膜下血腫が起こります。
他方、慢性硬膜下血腫は、数週間から数か月、あるいは数年もたってから現れます。高齢の男性に多く、好発部位は前頭、側頭、頭頂部で、右か左かの一側性の血腫が大半です。
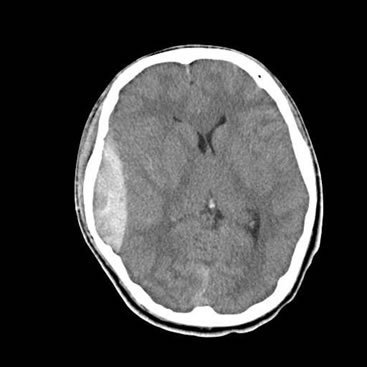
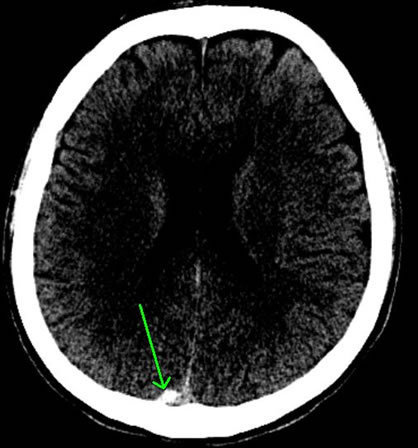
下のCT画像の例では、両側に慢性硬膜下血腫が認められます(矢印で示した部分)。
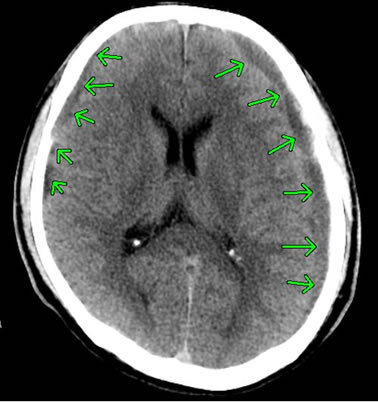
交通事故の場合においては、慢性硬膜下血腫が発生するのは、軽微な頭部外傷が原因と推測されます。つまり、頭部への打撲等をきっかけにして、脳と硬膜を繋ぐ橋静脈の破綻などにより、硬膜下に脳表の髄液などと混ざった血性貯留液が徐々に被膜を形成しつつ血腫として成長すると考えられています。血腫が比較的しっかりとした膜で覆われ、その中に液体のさらさらした薄い血液が溜まっているのが特徴です。
慢性硬膜下血腫の場合、受傷直後は、微量な出血であり、CT画像で確認することはできません。血腫によって脳が圧迫されると、症状が出現し、このときになって初めてCT画像で確認することができます。慢性硬膜下血腫の場合、三日月状の血腫が認められるのも特徴の一つです。
通常、血腫はCT画像では白く映り、これを高吸収域と呼びます。ただし、慢性の血腫の場合には血液濃度が薄いこともあり、CT画像では灰色(等吸収域)、黒色(低吸収域)で映ることもあります。もちろん、MRI画像も診断に有用です。
慢性硬膜下血腫は、先に述べたとおり、多くは外傷後3週間~数か月以内に発症し、50歳以上の高齢者の男性に多くみられます。頭部外傷後、数週間の無症状期を経て頭痛、嘔吐などの頭蓋内庄亢進症状、片側の麻痺やしびれ、痙攣、言葉がうまく話せない、意欲の低下などの精神障害とさまざまな神経症状が見られます。
これらの症状は年代によってかなり差がみられ、若年者では、頭痛、嘔吐を中心とした頭蓋内庄亢進症状、片麻痺、失語症を中心とした局所神経症状がみられます。
高齢者では、潜在する脳萎縮により頭蓋内圧尤進症状は少なく、認知症などの精神症状、失禁、片麻痺による歩行障害などが主な症状です。認知症だけを発症する慢性硬膜下血腫もあり、事故後早期に、急な認知症症状が見られたときは、慢性硬膜下血腫を疑うことも重要です。なぜなら、この認知症症状は治療可能な認知症だからです。
また、急激な意識障害、片麻痺を発症し、さらには、脳ヘルニアで生命に危険を及ぼす急性増悪型慢性硬膜下血腫も存在します。
壮年~老年期の男性では、頭痛、片麻痺、歩行障害や上肢の脱力、記銘力低下、意欲減退、見当識障害、認知症の精神症状が徐々に進行するときは、慢性硬膜下血腫を疑うことが必要です。
実際には、高齢者などでは、老人性認知症、脳梗塞として診断されることが少なくありません。したがって、このような症状が発症した場合、数ヶ月以内に交通事故等で頭部に強い衝撃を受けたことがある場合には、必ずそのことを医師に告げるべきです。
そして、(もちろん成人でも、男女を問わず、)頭部外傷後数週間を経過してから前述の症状が見られたときは、慢性硬膜下血腫を疑い、CT撮影あるいはMRI撮影の画像診断を受ける必要があります。
治療は、血腫が少量で症状も軽いときは、自然吸収を期待して経過観察とすることもありますが、通常は局所麻酔下の手術が行われます。慢性の血腫はさらさらした液状のため、大きく開頭しなくても小さな孔から取り除くことができます。
意識障害を伴う重篤な症状であるときは、緊急手術が行われ、ときには重度の後遺障害を残すこともありますが、急性硬膜下血腫の場合とは異なり、基本的には予後は良好で、ほとんどは社会復帰が可能です。
それでも片麻痺、言語障害や認知症症状などを残すことが多く、丹念に立証すれば、後遺障害等級7級4号や9級10号などが認められます。
6-2-11 複合事例
交通事故で頭部外傷を受けた場合に発症する可能性のある各傷病について、個別に説明いたしましたが、本項目では、これらを複合して発症した例を紹介します。
下図は、交通事故により、脳挫傷+頭蓋底骨折+急性硬膜下血腫+外傷性くも膜下出血+びまん性軸索損傷を発症された方のCT画像等です(矢印で示した部分に血腫等の病変が認められます)。
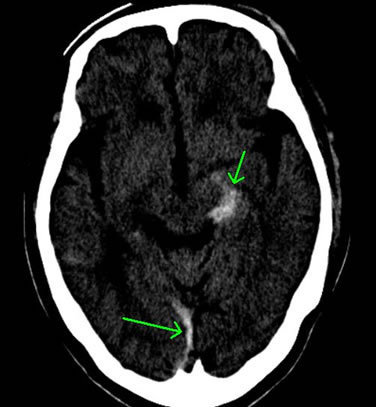
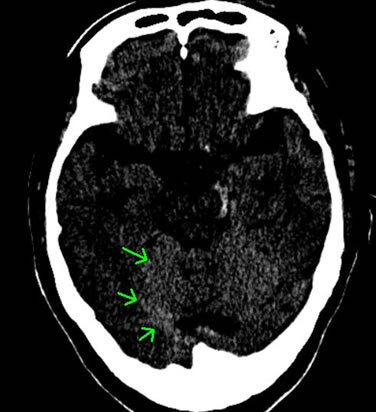
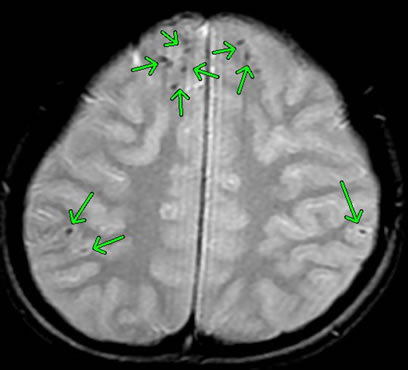
外傷による局所の脳組織の挫滅、衝撃により、組織が砕けるような損傷を受けており(脳挫傷)、その出血が脳の表面(脳表)と硬膜の間に溜まって急性硬膜下血腫、さらに硬膜の内側にある薄いくも膜と脳の間に出血が広がっており、外傷性くも膜下出血との診断がなされました。
これらの傷病名は、出血の拡がりを示しているのですが、さらに深刻なことに、脳表面の広い範囲に点状出血があり、これにより、びまん性軸索損傷まで認められています。
このような事例の場合、死亡するケースが多いと言えますが、存命したとしても極めて深刻な後遺障害を残し、後遺障害等級では、別表Ⅰの1級1号や2級1号といった高い等級が認定されます。